Содержание
Синдром гипотиреоза – одна из наиболее часто встречающихся патологий эндокринной системы. Развивается по причине недостаточной продукции гормонов щитовидной железы. У женщин заболевание обнаруживается в несколько раз чаще, чем у мужчин. Синдром бывает врождённым и приобретенным, может возникать в раннем возрасте, но чаще развивается в пожилом. В течение длительного времени процесс протекает бессимптомно, что усложняет постановку диагноза и лечение.
Причины возникновения
Несмотря на то, что в эндокринологии синдром гипотиреоза весьма распространён, постановка диагноза часто бывает несвоевременной. Это связано с тем, что симптомокомплекс неспецифичен и расценивается как набор признаков какого-либо самостоятельного заболевания, что обусловлено полиорганностью поражений, возникающих при недостатке выработки тиреоидных гормонов.
Причины развития патологического состояния различны в зависимости от формы заболевания. Приобретённый синдром, составляющий около 99% всех случаев патологии, обусловлен следующими факторами:
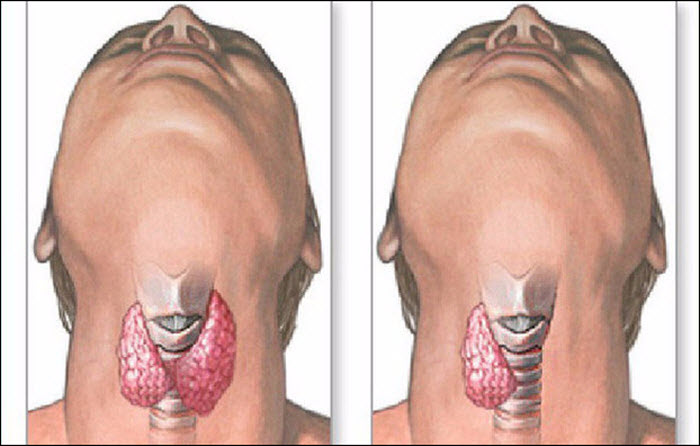
- Тиреоидит Хашимото. Воспалительный процесс, протекающий в щитовидной железе, имеющий аутоиммунный генез и хронический характер. В результате развития аномалии происходят специфические структурные (деструктивные) изменения в клетках железы, что приводит к сбою её функционирования – снижению выработки биологически активных веществ.
- Тиреоидэктомия (полное удаление щитовидной железы) или частичная резекция. Такие хирургические вмешательства приводят либо к снижению продукции гормонов, либо к прекращению их выработки вообще.
- Радиойодтерапевтическое воздействие. Применяется в лечении ряда патологических состояний: дифференцированный рак щитовидной железы, диффузный трофический зоб, тиреотоксикоз, аденома. Также используется в терапии после хирургических вмешательств для искоренения йодпозитивных метастазов, удаления остатков тиреоидной ткани и в некоторых других случаях.
- Тяжёлая форма дефицита йода. Незначительная и средняя степень недостатка микроэлемента не приводит к гормональным последствиям, в то время как острая нехватка вызывает эндокринные изменения.
Что касается гипотиреоза врождённого, генетический синдром может быть вызван такими особенностями пренатального развития плода:
- отклонения в строении щитовидной железы;
- нарушения в структурах гипофиза и гипоталамуса;
- аномалия синтеза гормонов;
- приём беременной некоторых лекарственных препаратов;
- воздействие антител матери при аутоиммунных расстройствах.
В процессе внутриутробного развития недостаток тиреоидных гормонов компенсируется материнскими, проникающими в кровь ребёнка сквозь плаценту. В постнатальный период на фоне отсутствия материнских гормонов у малыша развивается патологическое состояние.
Синдром гипотиреоза у детей быстро прогрессирует, провоцируя необратимые процессы в органах центральной нервной системы, приводящие к тяжёлым отклонениям умственного и физического развития.
Виды и характерные симптомы
Классификация синдрома предполагает выделение различных групп в соответствии с несколькими признаками:
- врождённый (примерно один случай из ста);
- приобретённый.
В зависимости от уровня поражения внутренних органов выделяют следующие формы:
- первичный;
- вторичный;
- третичный.
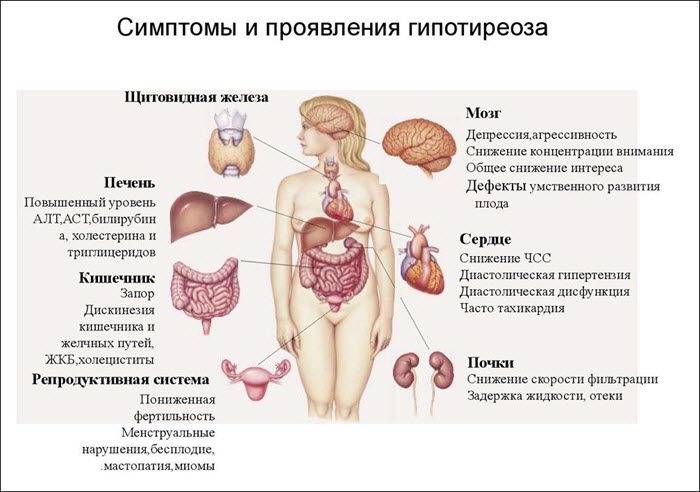
Симптоматика зависит от многих факторов: пола и возраста пациента, наличия сопутствующих патологий, причины заболевания, наследственности и прочего. У каждого человека преобладают признаки, относящиеся к одной из систем органов в большей степени, что усложняет постановку диагноза, поскольку симптомокомплекс расценивается врачом как проявления самостоятельной болезни.
Кроме того, некоторые признаки воспринимаются самим пациентом как следствие переутомления, дефицита витаминов и минералов, беременности и некоторых других неопасных состояний. Это приводит к тому, что болезнь диагностируется с опозданием.
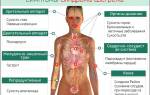
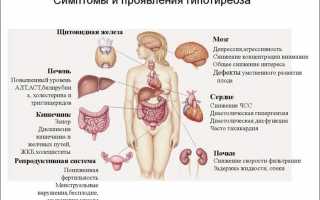
Клинические проявления синдрома таковы:
- Со стороны нервной системы гипотиреоз выражается синдромом хронической усталости: быстрой утомляемостью, расстройствами сна, заторможенностью, ухудшением памяти, снижением концентрации внимания. Также характерны такие проявления, как атаксия мозжечковых систем, парестезии, изменения мышечных рефлексов.
- Со стороны опорно-двигательного аппарата: мышечная слабость, боли в мышцах и суставах, увеличение объёма и массы скелетных мышц, миопатии.
- Патологии желудочно-кишечного тракта: запоры, тошнота, рвота, отсутствие аппетита, дискинезия толстого кишечника и желчевыводящих путей, увеличение размеров печени.
- Нарушения в работе выделительной системы: клубочковой фильтрации, абсорбции в почках.
- Со стороны сердечно-сосудистой системы: пониженное давление или, наоборот, артериальная гипертензия, воспаление серозных оболочек сердца, брадикардия, густая кровь, повышенный холестерин. На электрокардиограмме – признаки так называемого гипотиреоидного сердца.
- Поражения половой системы: импотенция у мужчин, у женщин – патологическое самопроизвольное истечение молока из молочных желёз, не связанное с процессом кормления ребёнка, обильные менструации или их отсутствие, бесплодие.
- Кожа у пациентов с диагностированным синдромом – желтоватого оттенка, сухая, шелушащаяся.
- Метаболические нарушения приводят к увеличению веса, желтушности кожи, непереносимости холода, снижению температуры тела и ощущению озноба.
- Отечный синдром при гипотиреозе выражен увеличением подкожной клетчатки век, опухлостью лица, затруднением носового дыхания, увеличением губ, отёком голосовых связок и внутреннего уха, отёчностью конечностей.
- Выпадение волос, их истончение, ломкость в сочетании с тонкими, слоящимися ногтями.
- Малокровие различных форм.
Приобретенный гипотиреоз
Данная форма заболевания может развиться как в зрелом, так и в раннем возрасте, и обусловлена такими причинами:
- патологии щитовидной железы;
- удаление щитовидки;
- воздействие на неё различных веществ.
Врожденный
Врождённая форма редко бывает наследственной, чаще вызвана спорадически возникшими пороками развития органа. Поскольку в период роста и развития организма в первые месяцы и годы жизни многие процессы регулируются тиреоидными гормонами, их острый дефицит приводит к аномалиям развития систем органов:
- нервной;
- опорно-двигательной;
- сердечно-сосудистой;
- пищеварительной.
Первичный
Первичная форма проявляется повышением уровня тиреотропного гормона и обусловлена непосредственно патологией щитовидной железы: недоразвитием, частичным или полным отсутствием, удалением в результате операции. Также может быть вызвана острым дефицитом йода или нарушением биосинтеза гормонов.
Вторичный
Вторичный, как и третичный, синдром встречается крайне редко и бывает спровоцирован нарушениями в структурах гипофиза и гипоталамуса как взаимосвязанных систем: новообразованиями, геморрагией, хирургическим вмешательством, травматическим воздействием, облучением.
Необходимые исследования
Лечение синдрома гипотиреоза назначается только после проведения диагностики. Для постановки диагноза гипотиреоз в эндокринологии используются следующие методы:
- Визуальный осмотр.
- Сбор анамнеза, анализ жалоб пациента.
- Физикальное обследование: аускультация сердца.
- Биохимия крови: анализ показывает повышенное содержание холестерина и других жиров.
- Определение концентрации тиреоидных (при синдроме значительно снижены) и тиреотропного гормонов (могут быть повышены или понижены в зависимости от причины заболевания).
- Исследование крови на аутоантитела к щитовидной железе.
- Ультразвуковое исследование. Показывает размеры органа, структурные изменения при их наличии.
- Радионуклидное исследование железы с получением двухмерного изображения позволяет проверить строение и функции органа.
- Биопсия узлов щитовидной железы. Пункция позволяет диагностировать опухоли.
Лечение
Терапия синдрома сходна для разных его форм, однако есть некоторые особенности, определяемые причиной развития патологии. Общая схема лечения такова:
- Устранение заболевания, ставшего причиной развития гипотиреоза.
- Заместительная терапия – восполнение недостающих гормонов.
- Симптоматическое лечение – воздействие локально на проявления болезни.
- Корректировка питания.
Препараты
Основным фармакологическим средством, используемым в ходе заместительной терапии, является «Левотироксин натрия». Различные препараты, содержащие это действующее вещество, дифференцируются в зависимости от дозировки, подбираемой индивидуально с высокой степенью точности. Часто такое лекарственное средство назначается пожизненно, при этом оно восстанавливает нормальное функционирование всех органов, сохраняя гомеостаз, и тем самым улучшает качество жизни пациента.
Если недостаточная выработка гормона вызвана каким-либо заболеванием, симптомокомплекс, как правило, исчезает по мере излечения основной патологии.
Симптоматическое лечение предполагает приём препаратов в зависимости от того, какая система органов поражена болезнью. Назначают нейропротекторы, нейрометаболические стимуляторы, кардиопротекторы, сердечные гликозиды, препараты женских гормонов (при аменорее, меноррагии, олигоменорее).
Народные методы
Средства народной медицины не эффективны в борьбе с описываемым синдромом и могут быть использованы только для симптоматического лечения какого-либо проявления гипотиреоза, после консультации с врачом.
Диета
Важным этапом лечения является назначение правильной диеты. Рацион питания должен быть обогащён йодсодержащими продуктами: морской капустой, йодированной солью, морской рыбой и некоторыми морепродуктами.
Прочие способы лечения
Если патология была спровоцирована лечением определёнными лекарственными препаратами, после отмены этих средств наблюдается исчезновение симптомов.
Показан приём витаминно-минеральных комплексов, что направлено на поддержание всех систем органов. Хороший результат может дать назначение «Йодомарина».
Осложнения гипотиреоза
Отсутствие своевременной диагностики и лечения может спровоцировать развитие таких осложнений:
- бесплодие;
- ишемическая болезнь, инфаркт миокарда;
- снижение интеллекта;
- микседематозная кома.
Последнее из перечисленных осложнений является крайне опасным и иногда – смертельным. Симптомами критического состояния являются прогрессирующая сонливость, нарушения речевой деятельности, спутанность сознания, замедление частоты сердечных сокращений и дыхания, падение артериального давления, отсутствие рефлексов, снижение температуры тела, потеря сознания.
Прогноз и профилактика
Прогноз при своевременно диагностированном синдроме в случае правильно выбранной тактики терапии благоприятный. При систематическом приёме необходимых препаратов качество жизни пациента остаётся высоким.
Если синдром выявлен с опозданием или не были приняты меры по его лечению, прогноз может быть неблагоприятным, вплоть до наступления летального исхода.
К профилактическим мерам относятся:
- коррекция йододефицита – употребление в пищу продуктов, богатых минералом;
- приём лекарственных средств только после предварительного согласования с врачом;
- своевременное обращение за помощью при развитии патологий щитовидной железы.
Синдром гипотиреоза бывает сложно определить, но при своевременно поставленном диагнозе и соответствующем лечении человек возвращается к полноценной жизни. Пациент, вылечившийся от симптомов заболевания, должен контролировать состояние своего здоровья (визиты к врачу, сдача анализов) и рацион.