Содержание
Содержание статьи
Резкая боль по задней поверхности бедра и голени является ключевым проявлением такого состояния, как защемление седалищного нерва. Привести к сдавливанию могут травмы, инфекции, дегенеративные патологии и другие предрасполагающие факторы. Определить заболевание поможет рентгенографическое исследование и магнитно-резонансная томография. Для лечения назначаются медикаменты, физиотерапия и постизометрическая релаксация.
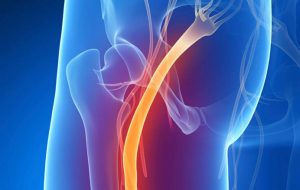
Характеристика патологии
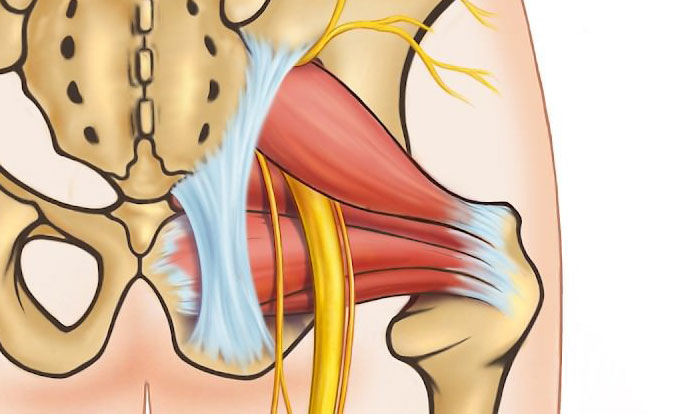
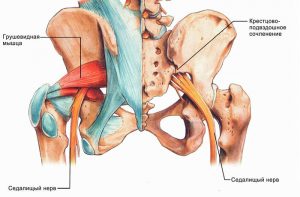
Седалищный нерв – самый массивный нерв человеческого организма, состоящий из всех корешков крестцового сплетения. Берет начало под ягодицей, пролегает по задней поверхности бедра, в подколенной области делится на две ветви, спускаясь по голени через пяточную кость до пальцев стопы. В области ягодичной мышцы нервный ствол проходит сквозь щель грушевидной мышцы, спазмирование которой может привести к сдавливанию.
Причины
К факторам, провоцирующим начало патологии, относят резкий подъем тяжестей, непомерные нагрузки на нижнюю часть спины, длительная гиподинамия в непривычной позе.
Сдавливание может возникнуть на фоне других патологий:
- грыжа межпозвоночного диска вследствие дегенерации хрящевой ткани;
- остеохондроз – при деформации позвонков и формировании остеофитов;
- травмирование позвоночника;
- специфические инфекционные заболевания (гонорея, туберкулез и другие);
- опухолевидные разрастания и их метастазы;
- спазмирование грушевидной мышцы;
- беременность – при неправильном распределении нагрузки на поздних сроках;
- эндокринные патологии;
- неправильное течение обменных реакций – подагра;
- фибромиалгия;
- интоксикация при контакте с тяжелыми металлами, мышьяком, а также алкогольное отравление;
- спондилез и искривления позвоночника;
- ювенильный ревматоидный артрит.
Часто защемление седалищного нерва возникает после переохлаждения. В группе риска находятся представители профессий, выполняющих трудовые обязанности в условиях холода. В данном случае низкая температура выступает в роли толчка для обострения хронической болезни, как первопричины компрессии.
К дополнительным факторам риска относят:
- повышенную массу тела;
- герпес опоясывающего типа с локализацией в области крестца;
- гормональная перестройка женского организма в период менопаузы;
- курение;
- недостаточное поступление в организм витаминов и минералов.
Клиническая картина
Главным признаком защемления нерва является сильный болевой синдром. Резкая, пульсирующая боль, по характеру напоминающая прохождение импульса электрического тока, возникает в большой ягодичной мышце и распространяется по ходу седалищного нерва вплоть до стопы. Боль может распространяться по всей поверхности ноги или иметь обособленную локализацию под коленом или в бедре.
По длительности течения болевой симптом чаще носит периодический характер. Острый приступ начинается внезапно с пронзительной боли, которая заставляет человека замереть на месте и принять вынужденное положение, так как любая попытка движения доставляет страдания. Хронический болевой симптом не отличается особой интенсивностью, умеренные проявления доставляют легкий дискомфорт.
Помимо стандартной локализации боли, в некоторых случаях наблюдается иррадиация в поясничную область. Сила болезненности при этом усиливается и сопровождается жжением и покалыванием при каждом движении. Защемление седалищного нерва всегда приводит к нарушению иннервации и, как следствие, развитию неврологической симптоматики:
- снижение ахиллова, коленного и подошвенного рефлекса;
- перекрестный характер боли (при подъеме пораженной ноги боль распространяется и на здоровую конечность);
- резкая боль при нажатии на точки Валле (места, где седалищный нерв расположен близко к поверхности кожи).
Нарушение чувствительности и двигательной функции выражаются в следующих симптомах:
- Легкое чувство онемения, ощущение бегающих «мурашек» в стопе и икроножной мышце;
- Ограничение сгибания в суставах;
- Слабость мышц нижних конечностей;
- Нарушение походки (хромота);
- Ограничение объема движения туловищем (наклоны, повороты);
- Усиленная работа потовых желез;
- Чувство холода в стопах;
- Сухая кожа и ломкие ногти;
- Нарушение иннервации приводит к нарушению акта мочеиспускания и дефекации.
Защемление седалищного нерва может проявляться не всем симптомокомлексом, а сочетанием нескольких признаков в различных вариациях. Выраженность клиники также может различаться. На едва заметные проявления на начальном этапе человек может не реагировать годами, усугубляя ситуацию, и обратиться к врачу, когда болезнь наберет полную силу.
При сдавливании нерва метаморфические изменения приобретает пораженная конечность. Внешний вид ноги резко отличается от здоровой. Кожа меняет цвет на красный или болезненно бледный, становится сухой, присутствует шелушение.
Мышечная ткань атрофируется и истончается, при этом объемы бедра и икры больной конечности уменьшаются. Появляется резкая слабость не только во время движения, но и в спокойном состоянии. Нога перестает сгибаться, в момент шага «переносится» в выпрямленном положении, провоцируя характерную хромающую походку.
Диагностические мероприятия
Выявлением защемления занимается ортопед и невропатолог. В большинстве случаев диагностика не вызывает противоречий, благодаря характерной клинической картине, которую больной описывает в рамках жалоб. После сбора анамнеза проводятся специализированные тесты для подтверждения наличия неврологической симптоматики. Дополнительно могут понадобиться консультации эндокринолога, инфекциониста, гинеколога, уролога.
Положительный симптом Ласега косвенно подтверждает заболевание: лежа спиной на жесткой поверхности пациент поднимает вверх выпрямленную ногу с защемленным нервом, при этом болевой импульс появляется по задней поверхности бедренных мышц и в ягодичной мышце; при сгибании нижней конечности в коленном суставе, болевой импульс полностью исчезает. При возникновении трудностей с воспроизведением движений ногой, манипуляцию проводит врач, поднимая и сгибая конечность своими руками (симптом Бонне).
Защемление седалищного нерва диагностируется объективными исследованиями:
- рентгенография ноги, пояснично-крестцовой части позвоночника;
- электронейромиография;
- МРТ и КТ.
Результаты помогут не только подтвердить предполагаемый диагноз, но и установить причину защемления. Дополнительно могут понадобиться консультации эндокринолога, инфекциониста, гинеколога, уролога.
Возможные осложнения
Бездействие, неправильные терапевтические действия или попытки самостоятельного лечения приводят к развитию следующих осложнений:
- некупируемый болевой симптом;
- бессонница;
- нарушения овариально-менструального цикла;
- обострение хронических патологий;
- ограничение двигательной функции;
- недержание кала и мочи;
- бесплодие.
Лечение
Лечебный комплекс процедур при защемлении с успехом проводиться дома. Госпитализация может потребоваться только в крайних случаях. Терапевтическая схема состоит из нескольких пунктов, включающих лекарственные средства, физиотерапевтические процедуры, массаж и лечебные упражнения. Соблюдение врачебных назначений и рекомендаций – главное условия успеха лечебных действий. Поэтому, не стоит прислушиваться я к советам знакомых или бесконтрольно применять разрекламированные фармацевтические средства.
Режим и дозирование нагрузки
Снижение физических нагрузок необходимо при любом течении компрессионного сдавливания. В период острой боли на несколько дней назначается постельный режим. Для уменьшения болевых ощущений больного укладывают на ортопедический матрац, а при необходимости подъема с постели, надевают пояснично-крестцовый корсет жесткой фиксации, моделированием ребер которого занимается ортопед. Согревающие бандажи при защемлении седалищного нерва рекомендуется применять для профилактики в период стойкой ремиссии.
Лекарственные средства
- НПВС (Кетопрофен, Индометацин) – для ликвидации приступа боли с одновременным воздействием на возможный воспалительный процесс. Выписывать препараты должен только ваш врач. При умеренных болях назначаются в форме таблеток или порошков для приема внутрь (Нурофен, Нимесил), интенсивная болезненность снимается инъекционным способом (Диклофенак, Кеторолак), для местного воздействия – гели или мази (Вольтарен, Быструм гель).
- При неэффективности НПВС при сильном болевом синдроме проводятся местные новокаиновые блокады.
- Миорелаксанты (Мидокалм, Сирдалуд) чтобы снять мышечные спазмы.
- Витамины группы В (Комбилипен, Нейромультивит) в инъекционной форме для улучшения проводимости нервных импульсов.
- Хондропротекторы (Хонда, Артра, Терафлекс) длительным курсом при дегенерации хрящевой ткани.
- Комплексные поливитаминные комплексы (Doppelherz от А до Цинка, Витрум, Супрадин) для улучшения обменных процессов и защитных сил организма.
- Антибактериальная терапия (Азитромицин, Цефатоксим) при наличии инфекционного фактора.
Физиотерапия
Дополнительными методами, усиливающими лечебный эффект от фармакотерапии, являются физиотерапевтические процедуры. Магнитотерапия, фонофорез, ультрафиолетовое и лазерное облучение рекомендуется проводить в безболезненный период течения патологии. Физиотерапевтическое воздействие улучшает кровообращение, восстанавливает мышечные ткани и тонизирует их, запускает процессы регенерации поврежденных тканей, препятствуют образованию болевых импульсов.
Противопоказания к проведению физиотерапии:
- сердечная недостаточность в стадии декомпенсации;
- гнойничковые заболевания кожи;
- острые воспалительные процессы;
- злокачественные новообразования;
- склонность к кровотечениям;
- беременность.
Массаж
После наступления ремиссионного периода защемление седалищного нерва устраняют с помощью лечебного массажа. Правильная техника выполнения квалифицированным специалистом остается главным критерием назначения восстановительных процедур, так как одно неловкое движение может привести к повторному обострению. Для улучшения трофики тканей, усиления гемодинамики, восстановления силы мышечной ткани достаточно проведения курса из десяти сеансов.
На практике применяется два метода массажа:
- Классический – включает этап разогрева мышц поглаживанием и легкими растирающими движениями, после чего проводится массажирование пораженной конечности, не затрагивая болезненные участки.
- Точечный – заключается в акупунктурном воздействии при нажатии на специальные точки на теле человека.
Постизометрическая релаксация
Метод легкого мануального воздействия позволяет снять напряжение и восстановить эластичность мышц, ликвидировать болевой синдром, улучшить двигательную способность суставов и позвоночника. В основе метода лежит двухэтапное воздействие на напряженную мышцу:
- Кратковременное (6-10 секунд) напряжение мышцы, выполняемое пациентом с задержкой дыхания.
- Плавное растяжение мышцы массажистом во время выдоха и релаксации больного.
Процедура позволяет «зафиксировать» мышцу в правильном положении, добившись максимального расслабления. Данная мера позволяет снять и предупредить болевой синдром. Для достижения оптимального эффекта при защемлении седалищного нерва потребуется проведение 3-4 приемов в рамках одного сеанса.
Противопоказания к применению данной методики:
- грыжи межпозвоночного диска, появившиеся повторно после хирургического вмешательства;
- воспалительные заболевания (спондилит, арахноидит и другие);
- компрессия конского хвоста.
Лечебная физкультура
Гимнастический комплекс ЛФК составляется и назначается медицинским специалистом после детального обследования больного. Упражнения подбираются с учетом функциональных возможностей и сопутствующих патологий. Занятия должны проводиться регулярно. Движения выполняются плавно, без рывков, при появлении неприятных или болезненных ощущений гимнастику рекомендуется прекратить и сообщить об этом врачу, который скорректирует нагрузку.
Два результативных упражнения при защемлении седалищного нерва:
- Лежа на спине, подтянуть пораженную ногу, согнутую в колене, к груди. Почувствовав максимальное растяжение, задержаться в таком положении, медленно досчитав до шестидесяти.
- Не меняя исходного положения, согнуть обе ноги. Не разгибая больную ногу, положить ее на здоровую конечность. Двумя руками обхватить здоровую конечность в подколенной области, и подтянуть скрещенные ноги как можно ближе к груди, после чего зафиксировать положение и досчитывать до шестидесяти.
Оперативное вмешательство
Некоторые патологии, предшествующие сдавливанию седалищного нерва, требуют хирургического вмешательства.
Показаниями к операции являются:
- спондилолистез;
- межпозвонковая грыжа;
- деструктивные изменения в нижних позвонках;
- стеноз позвоночного канала;
- нарастающей неврологической симптоматике;
- недержание мочи или кала.
Профилактика
Чтобы избежать одной из самых болезненных патологий, какой является защемление седалищного нерва, необходимо правильно питаться, заниматься активной физической деятельностью. Интенсивные перегрузки губительно влияют на суставы и позвоночник, поэтому рекомендуется избегать поднятия тяжелых предметов, заниматься силовыми видами спорта. Для профилактики надевать ортопедический корсет на поясничный отдел.
Навсегда забыть о мучительном дискомфорте поможет плавание, регулярные прогулки на свежем воздухе, отдых на ортопедическом матраце, своевременное лечение хронических патологий и коррекция деформационных изменений в позвоночнике и стопах. При появлении болезненности или неприятного дискомфорта в области седалищного нерва целесообразно обратиться к врачу для ранней диагностики и лечения заболевания.