Содержание
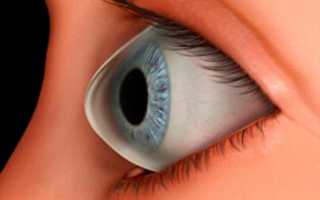
Процесс дегенерации роговицы с нарушением зрения и приобретением ей сферической формы именуется кератоконус.
Это довольно распространённая патология глаза – в разных источниках указаны цифры от 1:2 тыс. человек, до 2:100 тыс. Чаще всего он поражает оба зрительных органа.
Протекает на них болезнь неодинаково – на одном глазу патология уже имеет явные клинические признаки, а на другом симптомы только начали себя проявлять. Но в результате процесс неминуемо прогрессирует, и болезнь хронитизируется.
Если пациенту не будет оказана своевременная медицинская помощь, кератоконус может вызвать разрыв роговицы – при таком осложнении больному удаляют глаз.
Кератоконус глаза: что это такое
Специалисты считают кератоконус болезнью молодого возраста — чаще всего она поражает людей до 30 лет.
Дифференцировать его порой затруднительно, так как эта патология зачастую протекает под видом близорукости или тяжёлой формы астигматизма.
Заболевание начинается по причине ослабленных связей внутри коллагеновых волокон (внутренних слоёв).
Важно! На этапе формирования кератоконус не имеет явных клинических признаков.
Заметить изменения можно лишь с течением времени, когда деформация роговицы ярко выражена, и она приобретает конусообразную форму. На поздних стадиях болезни заметны отёк и помутнение роговицы, острота зрения резко нарушена.
Какова причина возникновения? Различные теории
Этиология кератоконуса не выяснена специалистами до конца. Известно, что основной патологический процесс — разрушение Боуменовой мембраны — структура, которая заключена между стромой и эпителием роговицы (в норме эти элементы не должны контактировать).
Обменная
Или теория патологии клеток. При кератоконусе контакт эпителия и стромы вызывает изменения на клеточном уровне.
Это приводит к выпячиванию роговицы, появлению на ней соединительной ткани (рубцов) — два основных фактора, по причине которых происходит снижение остроты зрения.
Кроме того, среди оснований, вызывающих кератоконус, названо активное ферментативное воздействие протеаз. Одновременно с этим синтез ингибиторов протеазы снижен. В результате такого дисбаланса в роговице скапливаются вещества, как малондиальдегид, свободные радикалы, оксиданты, фосфатаза.
Несмотря на то что кератоконус не является воспалительным заболеванием, исследования показывают, что слёзная жидкость пациентов содержит цитокины и молекулы адгезии, особенно после ношения контактных линз.
Наследственная
Среди причин, по которым возникает кератоконус, выделяют генетическую. По сравнению с семьями, в роду которых кератоконуса не было, риск того, что недуг будет у кого-либо из детей, в семье которых уже встречалась данная патология глаз, возрастает до 19%. Не установлен также ген, несущий это заболевание, известно лишь, что болезнь наследуется по аутосомно-доминантному признаку.
Иммунологическая
Есть мнение, что кератоконус чаще возникает в организме с повышенной чувствительностью к тем или иным веществам, то есть в котором запущен комплекс антиген-антитело.
Заболевания, при которых наблюдается сенсибилизация организма — бронхиальная астма, экзема, дерматиты разной этиологии.
Травматическая
Выяснилось, что при постоянном механическом воздействии на роговицу — неправильно подобранные контактные линзы, растирание глаз руками — заболевание протекает быстрее. Пациентам рекомендовано как можно меньше трогать глаза.
К этой же теории относя лазерную операцию FEMTO-LASIK — кератоконус является противопоказанием для выполнения данной манипуляции. Причина — истончение роговицы, а впоследствии — усугубление нарушений со стороны зрительной функции.
Общие симптомы
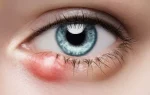
Первым признаком начала заболевания принято считать нечёткость видимых пациентами предметов. Дифференцировать кератоконус на ранних стадиях довольно проблематично, так как его симптомы похожи на иные заболевания глаз, протекающие с нарушениями со стороны преломления. С течением времени острота зрения быстро начинает снижаться, в особенности страдает сумеречное зрение. Острота зрения в левом и правом глазу отлична.
Даже на поздних стадиях боль при кератоконусе отсутствует, но возникает светобоязнь и зуд в глазах. Из-за того, что пациенту приходится постоянно щуриться, появляется усталость и повышенная утомляемость глаз.
В начале болезни пациенты отмечают двоение видимых ими предметов. На более поздних стадиях такие «ложные» изображения видны пациенту уже не в единственном, но множественном экземпляре.
Это явление считается классическим симптомом, проверить который можно на чёрном фоне с изображёнными на нём светлыми объектами — пациент увидит хаотично разбросанные белые точки вместо одной, действительной.
Больные, страдающие кератоконусом, отмечают нечёткость и размазывание границ источника света, а на последних стадиях неровные границы пульсируют в ответ на удары сердца.
Признаки в зависимости от стадии
Симптомы кератоконуса в зависимости от стадии заболевания:
- Первая стадия — снижение остроты зрения, размытость границ видимых объектов, независимо от дистанции, на которой находится объект.
- Вторая — нарушения со стороны ночного, сумеречного зрения. Больные отмечают двоение предметов.
- Третья — на этой стадии двоение переходит в монокулярную полиопию — предметов уже не два, а несколько, они расположены хаотично. Применение линз и очков не имеет терапевтического эффекта ввиду грубой деформации роговицы.
- Четвёртая — часто деформация роговицы видна при осмотре, зрение сильно снижено. Есть угроза разрыва роговицы, что влечёт за собой потерю глаза.
Острый кератоконус
Осложнение вызвано чрезмерным выпячиванием роговицы, после чего следует её разрыв. Второе название этого состояния — водянка роговицы. Это происходит, когда водянистая влага из передней камеры поступает внутрь роговицы, но десцеметова мембрана ещё не затянулась. Симптомы острого кератоконуса:
- Резкая боль.
- Поле зрения затуманено.
- Появление на роговице светлого пятна.
Прозрачность приходит в норму через 6—7 недель. Применение солевых растворов ускоряет выздоровление.
Водянка роговицы усиливает процесс рубцевания, делает её более плоской, благодаря чему пациенту легче подобрать контактные линзы.
В особо запущенных случаях возникает разрыв роговицы, при котором образование, заполненное жидкостью, имеет небольшой, с бусину, величину. Всегда есть риск роста разрыва — в данном случае необходима экстренная трансплантация роговицы.
Оперированный
Заживления после операции 4—6 недель, хотя период реабилитации довольно длительный — год и больше. После проведённой операции прогноз благоприятный — практически в 95% наступает приживление.
Классификации по разным параметрам. Фото
Существуют следующие классификации кератоконуса.
По величине кривизны роговицы
- На раннем этапе формирования — кривизна роговицы менее 45 дптр.
- Деформация роговицы составляет 45—52 дптр.
- Кривизна роговицы — 52—62 дптр., большая её часть замутнена.
- Деформация роговой оболочки выше 62 дптр., при этом роговица замутнена полностью, а зрение крайне слабое.
Классификацию кератоконуса по форме:
- Сосцевидный. Конус до 5 мм, патология имеет центральное расположение.
Фото 1. Сосцевидная форма кератоконуса: патология располагается в центре глаза, не превышает в размерах 5 мм.
- Овальный. Величина конуса около 6 мм. — нижнее расположение.
Фото 2. Так выглядит овальная разновидность кератоконуса, величина конуса составляет около 6 мм.
- Шаровидный. Величина конуса больше 6 мм, более половины роговой оболочки охвачено патологическим процессом.
Фото 3. Шаровидная форма кератоконуса, размер конуса превышает 6 мм, охватывает почти всю роговицу.
Методы диагностики
Перед тем как приступить к осмотру, окулист проводит опрос пациента. Анамнез состоит из объективных и субъективных симптомов, жалоб на снижение зрения. Врач должен выяснить, не было в последнее время травм или обострения хронических заболеваний, которые могли бы спровоцировать развитие кератоконуса.
Важно! Врач обязательно должен изучить аллергический анамнез обратившегося пациента. Кератоконус часто протекает в комплексе с бронхиальной астмой, экземой и другими аллергиями.
Для диагностики кератоконуса применяются инструментальные методы:
- Щелевая лампа — при помощи этого метода можно легко обнаружить классический признак кератоконуса — кольцо Фейшера. Оно выявляется у 50% пациентов.
- Осмотр роговицы кератоскопом — исследование помогает офтальмологу оценить степень её кривизны.
- Топографическая карта роговицы — компьютер производит определение топологии поверхности рогового слоя — на рисунке хорошо видны рубцы, выраженность кривизны, неровности. Способ считается особенно информативным в начале заболевания, помогает отследить его динамику.
- Биомикроскопический метод исследования — позволяет выявлять клеточные и гистологические изменения — помутнения, дистрофию, трещины мембраны.
- Офтальмоскопия — оценка состояния глазного дна, сетчатки и зрительного нерва.
- Пахиметрию проводят, когда нужно точное значение неравномерности толщины рогового слоя.
- Скиаскопия — определение степени ретракции.
- Рефрактометрия — для обнаружения астигматизма и миопии.
Как лечить медикаментами, народными средствами и физиотерапией
Комплекс терапевтических мероприятий по борьбе с кератоконусом напрямую зависит от степени тяжести заболевания. Вовремя выявленные астигматизм и миопия чаще всего поддаются коррекции с помощью оптической коррекции — мягкие линзы и очки.
Помимо этого, назначаются капли, снимающие зуд и воспаление — Тауфон, Флоксал, Квинакс. Из методов местной терапии показаны повязки на глаза с применением мази NaCl, закапывание маслом облепихи.
А также для ускорения регенерации тканей роговицы показаны к применению раствор Эмоксипина (процент и дозу определяет врач), иммуномодуляторы, витаминно-минеральные комплексы, гормоны.
Методы физиотерапии при кератоконусе — фонофорез, магнитотерапия.
Дополнительные способы лечения
Иные способы лечения:
- Коллагеновый кросслинкинг — суть метода — придание роговице эластичности с помощью пропитки специальным составом, затвердевающим после облучения УФ-лучами.
- Рибофлавин с УФ-лучами — предварительно закапанный рибофлавином глаз подвергают облучению УФ-лучами.
- Трансплантация роговицы — хирургический метод лечения, к которому прибегают на поздних стадиях кератоконуса. Операция проходит под общим наркозом.
- Эпикератофакия — применим в основном у детей, и заключается в пересадке линзообразного участка роговицы.
- Сегментные (кольцевые) имплантаты — между слоёв стромы рогового слоя вставляются дужки, изготовленные из специального материала. Давление, которое дужки оказывают на конус, придают ему физиологическую форму.
- Радиальная кератотомия — метод неактуален ввиду появления более совершенной лазерной коррекции зрения. Заключается в специальной технике иссечения роговицы, что изменяет её форму.
Группы инвалидности при диагнозе
Группа инвалидности зависит от степени поражения роговицы и нарушений со стороны зрительных функций.
- 1 группа — практическая или абсолютная слепота в комплексе с третьей степенью ограничения какой-либо категории жизнедеятельности, при которой человек нуждается в социальной защите.
- 2 группа — слабовидение высокой степени в комплексе со второй степенью ограничения какой-либо из основных категорий жизнедеятельности.
- 3 группа — умеренное слабовидение в комплексе со 2-й степенью ограничения какой-либо из основных категорий жизнедеятельности.
Освобождение от армии
При подтверждённом диагнозе «Кератоконус» призывник отстраняется от службы в армии.
Если патология выявлена впервые, для подтверждения или опровержения диагноза призывник получает отсрочку на полгода.
Полезное видео
Ознакомьтесь с видео, в котором рассказывается о симптомах и лечении кератоконуса.
Опасная глазная болезнь
Кератоконус — опасное заболевание, которое без должной терапии приводит к осложнениям и инвалидизации. Посещение окулиста — диспансерное или после появления тревожных симптомов — надёжная мера профилактики кератоконуса. Современные методы диагностики и схемы лечения позволяют эффективно бороться с данным недугом.