Содержание

Содержание статьи
Как правило, шейный радикулит проявляется прострельной болью и неврологическими расстройствами. На шейном уровне нередко ущемляется позвоночная артерия, что приводит к головокружениям и нарушениям равновесия. Диагностируется радикулит посредством рентгена, КТ или МРТ. Основной линией лечения являются противовоспалительные средства, обезболивающие, миорелаксанты, спазмолитики и нейротропные препараты.
Что за болезнь?
Радикулитом называют комплекс симптомов, возникающий при ущемлении позвонками нервных корешков. Чаще всего патология наблюдается в области поясницы, однако наиболее опасным ее проявлением является шейный радикулит.
Пиком заболеваемости считается возраст около 50-ти лет, однако сегодня наблюдается заметная тенденция к помолодению недуга. Так, на боль в области шеи и нервные расстройства жалуется каждый 15-ый пациент старше 30-ти лет. При этом в 10% случаев шейный радикулит становится причиной инвалидности у людей трудоспособного возраста.
Отмеченные факторы (наряду с продолжительным бессимптомным периодом) позволяют относить недуг к «скрытым эпидемиям», имеющим социальное и государственное значение.
Этиология
Основной причиной шейного радикулита признан остеохондроз. Он связан с возрастным или травматическим разрушением межпозвонкового диска, который в норме является упругим «амортизатором» для позвонков. Однако в процессе старения (или травм) диск утрачивает свою эластичность, его капсула выпирает между позвонками – образуется межпозвоночная грыжа.
Грыжевое выпячивание может раздражать нервные корешки (появляется боль, ощущение «мурашек» в пораженной зоне) или сдавливать волокна нерва (на более поздних стадиях), вызывая выпадение двигательной и чувствительной функций.
В некоторых случаях радикулит в области шейных позвонков могут провоцировать:
- Остеофиты – костные разрастания на позвонках, которые раздражают или сдавливают нервные корешки также, как грыжевой мешок. Появляются костные «наросты» в качестве ответной реакции на нестабильность позвонков, воспаление и прочие патологии позвоночника. Наиболее частым вариантом болезни считается старческий шейный спондилез.
- Переломы и вывихи позвонков, когда давящим на нерв компонентом являются отломки костей или неправильно расположенные позвонки.
- Нарушения кровотока в шейном отделе при хронических гормональных (диабет) и воспалительных (васкулиты – воспаления сосудистой стенки) заболеваниях.
- Онкологические процессы: опухоли костной, нервной и сосудистой тканей; а также метастазы (дочерние новообразования) при раке пищевода, молочной и щитовидной желез.
- Инфекционные заболевания: вирус опоясывающего герпеса, который располагается в нервных узлах. Заболевают им, как правило, в детстве (ветряная оспа – «ветрянка»), а в зрелом возрасте недуг проявляется в виде опоясывающего лишая. Герпес неизлечим! Можно лишь на время (иногда на года и десятилетия) купировать симптомы недуга, однако сам вирус (вне зависимости от вида – губной, половой или опоясывающий) будет оставаться в нервной ткани. Из-за этого в медицинской среде популярна поговорка: «Герпесом можно заболеть один раз».
Нарушения осанки в виде врожденных пороков развития, а также сколиоза (бокового искривления) и гиперлордоза (чрезмерного изгиба) шеи.
Группу риска, особенно подверженную возникновению радикулита, составляют люди, ведущие малоподвижный образ жизни (офисные работники, писатели, кассиры, ювелиры), а также бывшие спортсмены, резко окончившие спортивные тренировки.
Симптоматика
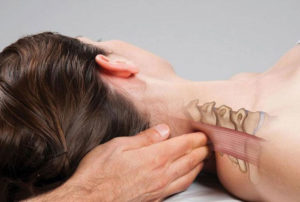
Обычно шейный радикулит долгое время протекает скрытно. Начальными проявлениями недуга являются симптомы перераздражения шейных корешков, возникающие в виде прострельных болевых приступов после резких наклонов или поворотов головы.
Боль
Так, при патологии верхних позвонков шеи болезненность нередко появляется в затылке, после чего распространяется на ухо и околоушную область. Средние позвонки, как правило, провоцируют болевой синдром не только в шее, но и в надплечьях, а также лопатках и плечах. Боль из-за ущемлений нервных корешков нижними позвонками (наиболее частый вариант) зачастую распространяется на плечи, а также по внутренней поверхности предплечий.
Болезненность чаще имеет односторонний характер: появляется на стороне поражения. Защемление сразу нескольких спинных корешков (и справа, и слева) является редкостью.
Характер болевого синдрома может изменяться от легкого дискомфорта до выраженной боли. Обычно наблюдается защитное напряжение мышц шеи, из-за чего резко ограничиваются движения головы – больные зачастую говорят «шею продуло». Данный мышечный спазм нередко нарушает ночной сон, т.к. пациенты подолгу не могут найти комфортное положение для засыпания.
Со временем болезненность становится постоянной или приступообразной. В последнем случае провоцировать боль могут наклоны и повороты головы, а также кашель, чихание или рвота.
Неврологические и сосудистые расстройства
Первыми нарушениями нервной проводимости являются так называемые парестезии – непривычные ощущения «мурашек» на коже, жжения и пр. При прогрессировании недуга (сдавлении нервного корешка) выпадают двигательные и чувствительные функции. Так, нередко появляется слабость мышц шеи, плеч и рук, исчезают болевая и температурная чувствительности кожи указанных областей.
При сдавлении позвоночной артерии, проходящей через позвонковые отростки, нарушается кровоток в мозге – появляются головные боли, головокружение, а также нарушения равновесия. Если прекращается кровоток в мелких сосудах, возможно расстройство кровообращения в мышцах и кожных покровах, проявляющееся в виде снижения мышечной силы, побледнения кожи и ее шелушения.
При этом радикулит протекает на фоне симптомов первичного заболевания: травмы, диабета, спондилеза и прочих патологий.
Как диагностировать?
Основой диагностики является комплексный неврологический осмотр с проверкой чувствительных и двигательных функций, а также рефлексов в зоне иннервации шейных корешков.
Среди инструментальных методов диагностики предпочтение отдается рентгену и компьютерной томографии, способным визуализировать искривления и вывихи позвонков, а также наличие костных наростов или признаки патологии межпозвоночных дисков. Однако при опухолевых новообразованиях, поражениях сосудов и межпозвоночных грыжах «золотым стандартом» диагностики является магнитно-резонансная томография.
В целях определения расстройств проведения нервного импульса по двигательным и чувствительным волокнам, а также исключения мышечного характера патологии проводят электромиографическое исследование.
Принципы лечения
Терапия шейного радикулита направлена на устранение болевого синдрома и восстановление утраченных чувствительных и двигательных функций.
Немедикаментозное лечение
Пациентам рекомендуется ограничить физическую нагрузку на шейный отдел позвоночника. В некоторых случаях рекомендуется ношение воротника Шанца – шейного «бандажа», снижающего давление на позвонки шеи и ограничивающего движения в них.
В межприступный период применяются физиотерапевтические процедуры (элетрофорез, магнитотерапия, УВЧ), иглорефлексотерапия, а также лечебная физкультура. Последняя направлена на поддержание мышечного корсета шеи, что особенно необходимо после ношения воротника Шанца.
Пациентам нередко рекомендуется массаж и мануальная терапия, однако прибегать к данным методам лечения необходимо в неострый период и с большой осторожностью.
Медикаменты
Основой медикаментозного лечения, направленного на купирование боли, являются противовоспалительные препараты, которые должен выписывать ваш врач (Нимесулид, Кетопрофен, Пироксикам). При выраженном болевом синдроме возможно проведение анальгезирующих блокад с анестетиками (Лидокаином, Прокаином) и кортикостероидами (Гидрокортизоном).
Для повышения кровообращения в зоне поражения применяют миотропные спазмолитики (Дротаверин, Циннаризин). При выраженном мышечном спазме назначают миорелаксанты (Баклофен, Мидокалм). В качестве «защиты» для нервной ткани прибегают к нейропротекторам: Актовегин, Галантамин, Пирацетам.
Хирургическое лечение
Если медикаментозная терапия не дала результатов, приступают к хирургическим методам лечения. Вид последних зависит от первичной патологии. Так, при опухолевых новообразованиях проводят химиотерапию и оперативное лечение, при вывихах и переломах – сопоставление костных структур, при межпозвонковых грыжах – удаление диска и его протезирование искусственным имплантатом.
Профилактические меры
В целях профилактики радикулита пациентам рекомендуется изменить образ жизни:
- избегать долгого сидения за столом;
- обустроить рабочее место согласно гигиеническим нормам;
- избавиться от вредных привычек – употребления алкоголя и табакокурения;
- модифицировать рацион питания, нацелив его на похудение;
- практиковать дозированную физическую активность.
Предотвратить развитие радикулита также может:
- своевременная диагностика и лечение старческого шейного спондилеза, сопровождающегося остеофитами;
- избегание переломов, вывихов и прочих травм позвоночника;
- контроль и лечение хронических гормональных (диабет), воспалительных (васкулиты) и других заболеваний;
- раннее выявление онкологических и инфекционных заболеваний;
- коррекция нарушений осанки, вызванных врожденными порокам или образом жизни.
Особенно указанные меры необходимы людям из группы риска: офисным работника, писателям, кассирам, ювелирам и прочим профессиям, требующим сидячего труда. К последним относят и бывших спортсменов, резко окончивших свою спортивную деятельность.
Помните, шейный радикулит – это недуг, нередко способствующий инвалидизации пациентов, в виду чего болезнь требует адекватной диагностики и правильного лечения!