Содержание
Вертебральный синдром – это комплекс признаков, которые выявляются у пациентов и подтверждают связь боли с позвоночником. Данный синдром указывает на проблему в организме в целом, а не только со спиной. На состояние позвонков влияют мышцы, органы, эмоции, и это воздействие является двусторонним. Лечить дисфункцию без выявления причин невозможно.
Классификация и характерные признаки
При постановке диагноза врачу нужно исключить другие источники проблемы: внутренние органы, стресс и спазм дыхательной мускулатуры, невралгии.
Проявлением вертебрального синдрома считают:
- нарушения физиологических изгибов – у пациентов уплощаются или усиливаются лордозы, формируются кифозы;
- образуются сколиозы – изгибы во фронтальной плоскости;
- отмечается сниженная подвижность позвоночно-двигательного сегмента – возникновение функционального блока;
- напряжение паравертебральной мускулатуры.
С позиции вертебрологии данные симптомы являются очевидными при вертеброгенном синдроме, когда источником патологии является нарушение положения и функции позвонков.
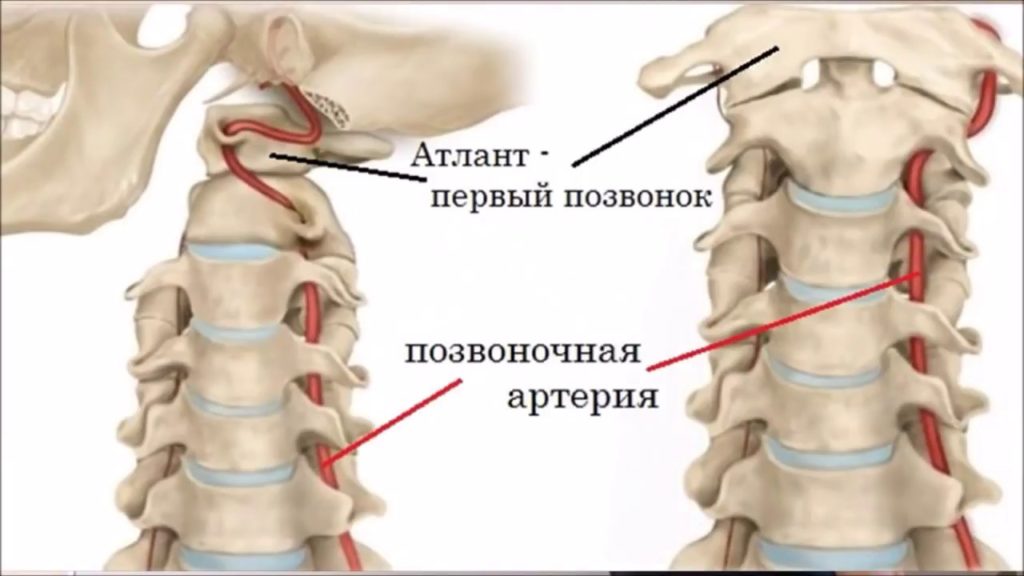
Основным критерием классификации синдромов является патогенез. Различают радикулопатии и псевдорадикулопатии (рефлекторные), вызванные напряжением в мышцах, которые пережимают нервы. Отсюда выделяют следующие виды синдромов остеохондроза:
- Компрессионные (сосудистые, корешковые, спинальные).
- Рефлекторные (нервно-сосудистые, мышечно-тонические, нейродистрофические).
Перечисленные виды синдромов могут быть связаны с позой (статикой) и быть компенсацией органических или структурных изменений. Подобная классификация показывает, что не всегда боли связаны исключительно с остеохондрозом, вызванным малоподвижным образом жизни.
Вертебральный болевой синдром классифицируют по типам:
- Немеханические бывают альгическими, связанными с малой подвижностью, дисгемическими или вегетативными. Например, асептико-воспалительный вертебральный синдром протекает со скованностью, тугоподвижностью и болями в покое.
- Механические разделяют на компрессионный, вызываемый сжатием нервного корешка и мышечным спазмом, и дефиксационный, вызываемый нестабильностью позвоночно-двигательного сегмента.
Распространенный вертебральный корешковый синдром отличается появлением боли в определенном движении. Чаще всего причиной становится слабость большой ягодичной мышцы или брюшного пресса, поэтому боли усиливаются при наклоне и разгибании.
Причины появления
Различают прямые травмы и повреждения позвоночника, а также поражения структур, связанных с ним. Причины развития синдрома условно разделяют следующим образом:
- травматические (падение на спину, травма ребер, сильный испуг и спазм диафрагмы);
- миофасциальные (мышечные дисбалансы вызывают изменение положения ребер и позвонков);
- висцеральные (заболевания внутренних органов вызывают рефлекторные проблемы в позвоночно-двигательном сегменте);
- неврогенные боли (поражение периферических нервов).
Риск вертебрального синдрома растет при перегрузках мышц, при длительном нахождении в статических позах, при стрессах и депрессиях, при злоупотреблении алкоголем и жирной пищей.
Все факторы, срывающие адаптационные возможности нервной системы, влияют на позвоночник.
С позиции вертебрологии признаются только факторы, которые являются официальными диагнозами ортопедии:
- корешковые синдромы или компрессия нервов при межпозвоночных грыжах;
- сжатие позвоночного канала при листезах позвонков;
- болезнь Бехтерева;
- остеопороз и риск компрессионных переломов позвонков;
- травмы позвоночника;
- мышечные спазмы на фоне компрессии нервных корешков;
- опухолевые процессы;
- воспаления мышц;
- сколиотические деформации;
- нарушения кровоснабжения позвонков или мышц;
- остеохондроз.
Боли в спине могут быть рефлекторными на фоне воспалительных процессов внутренних органов: панкреатита, язвы, мочекаменной болезни. Факторы взаимосвязаны и формируют патологические цепочки. Воспалительный процесс в почке приводит к фиксации ребер, ротации позвонков грудного отдела (с 10 по 12), к ослаблению ассоциированных мышц, нарушению биомеханики, формированию спазмов и боли.
Чаще всего официальной причиной вертебрального синдрома является остеохондроз, выявляемый с помощью рентгена.
Необходимая диагностика
Критериями для диагностики вертебрального синдрома по симптомам становятся:
- боли в области позвоночника;
- утомление мышц спины при нагрузке;
- усиление болей при движении позвоночника (сгибании, разгибании, развороте);
- снижение боли в положении лежа, при ношении поддерживающего корсета;
- желание принять вынужденную позу (статовертебральный синдром), обусловленную искривлением позвонков;
- снижение подвижности одного или нескольких сегментов позвоночника;
- помощь при вставании и ходьбе (опора руками, раскачивание в шаге);
- мышечные спазмы;
- дистрофия паравертебральных мышц и связок;
- триггерные точки в мышцах спины.
Диагноз «вертебральный синдром» подтверждается, если боль в спине усиливается при увеличении осевой нагрузки на позвоночник. При этом следует исключить новообразования, инфекции, воспаления в области позвонков.
Основным признаком синдрома считаются спондилографические проявления остеохондроза на рентгенограмме. На начальных фазах происходит уменьшение или увеличение лордозов. Появляются изменения в телах позвонков: замыкательные пластинки уплотняются, контуры становятся неровными. Развиваются грыжи Шморля – внедрение фрагментов межпозвонкового диска в тело позвонка.
Признаком нарушения стабильности и дистрофии являются остеофиты, при этом углы позвонков заостряются. Наросты указывают на ослабление мышц, стабилизирующих позвонки.
Протрузия и грыжа диска – это заключительная фаза заболевания, вслед за которой межпозвонковые диски подвергаются фиброзу. Выявить патологии можно с помощью МРТ и КТ.
Методы лечения
Болевой синдром при грыжах, остеохондрозе, миофасциальных дисбалансах подлежит одинаковому лечению в острой фазе, цель которого – купировать воспалительный процесс. Пациенту назначают постельный режим на 3–5 дней, используется твердый матрас и облегчение положения с помощью подушек (между ног или под шею).
Если пациент не может ограничить физическую активность, назначают корсеты с ребрами жесткости для снятия осевой нагрузки на позвоночник.
Медикаментозная терапия
Лекарственное лечение предусматривает снятие воспаления, расслабление мышечных спазмов и нормализацию тонуса нервной системы:
- Нестероидные противовоспалительные средства используются против боли. «Диклофенак» в виде внутримышечных инъекций или таблеток с максимальной дозировкой в сутки 150 мг. Иногда применяется «Анальгин».
- Миорелаксанты назначают в виде инъекций или таблеток в зависимости от домашнего или стационарного лечения («Реланиум» в растворе и «Баклофен» в таблетированной форме).
- Трициклические антидепрессанты дополняют лечение при сильных болях. Используется в малых дозах «Амитриптилин».
Среди противовоспалительных средств применяют селективные ингибиторы ЦОГ – медиаторов воспаления: «Нимесулид», «Пироксикам». При стойком болевом синдроме выполняют блокады кортикостероидами, снижающими иммунную функцию для блокировки воспалительного процесса.
Если медикаментозная терапия не помогает лечить болевой синдром на протяжении 3–4 месяцев, рекомендовано хирургическое лечение. Медианные грыжи являются наиболее опасными с позиции развития парезов. Резкое снижение чувствительности нижних конечностей и нарушение функции органов малого таза – показание к срочной операции.
Нейропротективные методы
Для регенерации нервной ткани используют комбинированные средства, которые обезболивают, снимают отек и улучшают клеточный метаболизм. В препарате «Амбене» сочетаются фенилбутазон, дексазон и цианокобаламин.
Для улучшения микроциркуляции крови используют витамины группы В в комплексах «Неуробекс». Они обладают нейропротекторной функцией и укрепляют сосудистые стенки, позволяя тканям быстрее регенерировать. Дополнительно применяют сосудистые препараты («Актовегин» и «Трентал»). Полное исцеление достигается редко, медикаменты устраняют острые симптомы.
Нетрадиционное лечение
Мануальная терапия являются ветвью медицины, но предоставляется в частном порядке за пределами клиник. Считается, что вправление позвонков решает проблему вертебрального синдрома. Но далеко не все терапевты придерживаются правил биомеханики позвонков, потому что боль возвращается.
Остеопатия также стала официальным направлением медицины. Применяется для выявления и устранения причин дисфункции – спазма сосудов, нервов, мышц, фасций. Фактически опытный остеопат работает с факторами риска вертебрального синдрома.
Другие нетрадиционные методы включают:
- рефлексотерапию, снимающую натяжение нервов;
- гирудотерапию для устранения отеков;
- гомеопатию, убирающую дисфункции внутренних органов.
Нетрадиционные методы включают настои и отвары трав, компрессы на основе спирта или скипидара и другие средства народной медицины.
Рекомендации по профилактике
Для профилактики болей в позвоночнике нельзя выбирать тактику «берегу себя» или «тренируюсь активно». Сидячий образ жизни и интенсивные физические нагрузки одинаково ведут к травмам, потому что причиной вертеброгенного синдрома становится нарушенная биомеханика – включение мышц в определенное движение. Слабость или заторможенное включение мускулатуры вызывает дисбалансы, спазмы и боли. Остеохондроз как хроническое заболевание выступает лишь симптомом нарушения функции окружающих позвоночник мышц.
Лечение при вертебральном синдроме должно включать восстановление мышц. Лучшим профилактическим средство является ходьба нормальным перекрестным шагом с маховыми движениями руками. Именно ротационное движение плечевого пояса разгружает позвонки, улучшая трофику тканей.