Содержание
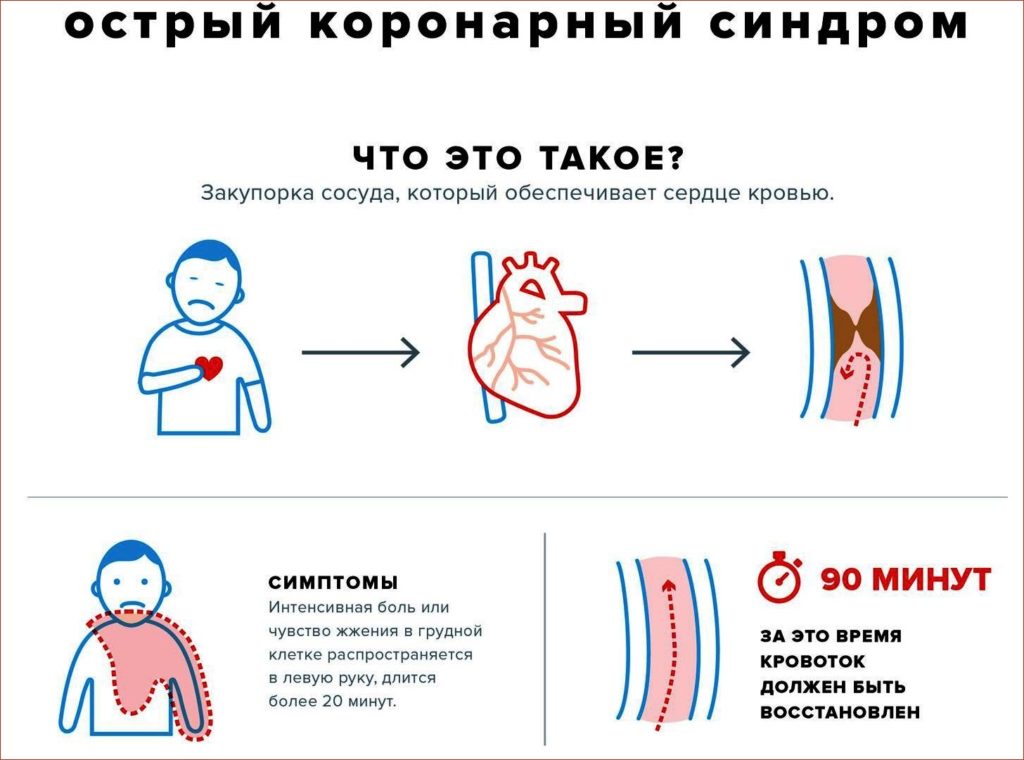
Определение острый коронарный синдром (ОКС) подразумевает симптоматику инфаркта миокарда и стенокардии. Для него характерны внезапно возникающие боли в области сердца, сопровождающиеся одышкой и страхом смерти, при физической нагрузке или эмоциональном возбуждении.
Причиной патологии являются тромбозы ветвей венечных артерий при атеросклерозе. На стенках образуются жировые накопления, они негативно влияют на внутреннюю часть сосудов, мышечный слой теряет гладкость и эластичность. Уплотнения, вызванные холестериновыми бляшками, выступают в просвет артерии, перекрывая кровоток. Вследствие недостаточного поступления кислорода участок ткани погибает, вызывая инфаркт сердца.
Причины возникновения ОКС
Синдром острой коронарной недостаточности, относящийся к разделу кардиологии, начинается с проявления симптомов стенокардии. Причины, вызывающие патологию:
- Профессиональная деятельность, связанная с эмоциональными факторами риска.
- Чрезвычайные физические нагрузки при занятиях спортом.
- Перегрев или переохлаждение организма.
- Злоупотребление никотином и алкоголем.
Аномальное изменение коронарных сосудов отмечается у мужчин в несколько раз чаще, чем у женщин. В группу риска входят лица в возрасте от 45 до 55 лет. Стенокардию относят к предвестникам инфаркта, возникающего по следующим причинам:
- нарушение электростатических отношений стенки и форменных элементов крови стимулирует ее повышенную свертываемость;
- скопление тромбоцитов и закупорка ими сосудов;
- недостаток кислорода и отмирание участка, в который нарушена транспортировка питательных веществ.
Патогенез ОКС такой же, как при любом ишемическом заболевании. Недостаточное поступление кислорода из-за плохой проходимости сосуда, которая возникает на фоне:
- стеноза (сужения) за счет накопления жировых веществ;
- спазмов при температурном перепаде;
- чрезмерная выработка адреналина вследствие неординарных ситуаций, частота сердечных сокращений увеличивается, поглощается больше кислорода, потребность в котором не удовлетворяется.
К основным внешним факторам, влияющим на возникновение коронарной недостаточности, относят:
- Постоянно высокий уровень адреналина из-за частых психоэмоциональных возбуждений.
- Интоксикация никотином, вызывающая изменение внутриклеточной структуры слоя сосудов.
- Нарушение обменных процессов из-за неправильного питания, которое приводит к высокому содержанию липидов в составе крови.
- Накопления в тканях углекислоты из-за малоподвижного образа жизни, недостаточная активность приводит к венозным застоям.
- Хроническую форму алкоголизма, провоцирующую дисфункцию печени, нарушающую обменный процесс, вызывающую сбой в соотношении жиров и белков состава крови.

Ко внутренним причинам развития патологии относятся:
- атеросклероз;
- ишемия;
- генетическая предрасположенность;
- врожденные аномалии анатомического строения сосудов;
- гипертрофия миокарда вследствие разрастания жирового слоя и утолщения стенки;
- сахарный диабет;
- высокий уровень артериального давления (гипертензия).
Если сочетаются несколько факторов, велик риск развития тромбоза и перекрытия сердечной артерии. Исходом патологии в этом случае является смерть пациента.
Виды патологии и степень риска для больного
Классификация ОКС проводится с учетом сопутствующих симптомов. Для стенокардии характерны следующие клинические формы проявления:
- Стабильная или после определенной нагрузки. Это наиболее часто встречающийся вид аномалии напрямую связан с физической деятельностью.
- Когда провоцирующим фактором является низкая температура окружающей среды, она способствует спазму сосудов. Вследствие сжатия артериального просвета сердца наступает гипоксия миокарда.
- Нестабильная – сопровождается болью с левой стороны за грудиной при незначительных нагрузках и без них. С течением времени приступы становятся все чаще.
- Вариантная вазоспастическая (стенокардия Принцметала). Наступает в состоянии покоя, относится к редкой форме спазмов венечных сосудов. Характеризуется приступами ночью или во время дневного сна. Вызывает ее высокое давление вследствие увеличения оттока крови в положении лежа.
Острый коронарный синдром с подъемом сегмента st указывает на серьезное поражение сердечной мышцы при инфаркте. Изолинии кардиограммы на проблемном участке делают скачок в виде угла, указывая на отсутствие в тканях электрических импульсов или очаг некроза, охвативший не только внешние слои миокарда, но и внутренние.
В зависимости от обширности аномальной зоны, патология определяется двумя типами – крупноочаговый (отражается подъемом сегмента ST и наличием зубца Q, распространяется по всем отделам сердца) и мелкоочаговый (без ST и Q поверхностного характера). По месту расположения участков некроза инфаркт охватывает правую, левую стенку желудочка или локализуется в предсердии.
Степень риска
Течение патологии характеризуется тремя видами риска для больного. Высокая степень, если имеется в наличии один или несколько признаков:
- стенокардический приступ более 25 минут;
- понижение артериального давления;
- ненормальный уровень сегмента st;
- нарушение дыхательной функции из-за отека легких;
- маркерный показатель.
Средний риск:
- прекращение стенокардии после приема «Нитроглицерина»;
- наличие боли в левой части грудной клетки, ночные приступы в состоянии покоя;
- данные кардиограммы в норме;
- начальная стадия нарушения ритма сердца;
- возраст пациента старше 60 лет.
Низкая степень угрозы: длительность приступов стенокардии менее 15 минут, первые проявления патологии от 14 до 40 дней, инструментальное исследование не показало отклонений от нормы.
Основные признаки недуга
Характерным симптомом ОКС является внезапная боль с левой стороны грудной клетки, распространяющаяся на плечо и руку до кисти. Одновременно стенокардический приступ сопровождается:
- стеснением в груди, удушьем;
- выступанием на лбу холодного пота;
- блокировкой движения;
- бледностью кожных покровов;
- страхом смерти;
- кашлем;
- изменением частоты пульса.

Признаки инфаркта зависят от вида патологии. Тяжелая форма характеризуется:
- Ишемией, сопровождающейся болью и без нее, пациент находится в полусознательном состоянии, давление падает ниже 85 мм рт. ст. Кожный покров становится бледным, с оттенком синеватого цвета, покрывается холодным липким потом. Основной показатель смертности при ОКС приходится на тяжелую ишемическую форму.
- Прогрессирующей недостаточностью, которая проявляется внезапно, сердечная деятельность падает, больной не реагирует на медицинское вмешательство. Отмечается прогрессирующая потеря сил на фоне лихорадки.
- Кардиальным синкопе с утратой сознания. Пульс не прощупывается, дыхание сопровождается хрипом, сильно падает систолическое давление, после обморока могут быть частичные провалы в памяти.
Легкие формы проявляются микроинфарктом со следующей симптоматикой:
- жжение в районе сердца;
- стеснение в грудной клетке;
- потеря чувствительности на левой руке;
- повышение температуры тела;
- подъем артериального давления.
Скрытые симптомы, нетипичные для инфаркта, свойственные патологиям пищеварительного тракта:
- метеоризм;
- рвота;
- диарея;
- отрыжка;
- боли в брюшной полости;
- ускоренное сердцебиение, поверхностный пульс;
- тошнота;
- понижение давления.
Респираторные признаки, воспаления легких:
- удушье;
- боль за грудной клеткой с левой стороны;
- высокий показатель температуры тела;
- сухой кашель.
Нервные формы:
- обморок;
- бессвязная речь;
- спутанность мыслей;
- судороги;
- обширный паралич;
- кома.
У людей от 50 до 65 лет, вследствие медленного отмирания нервных рецепторов, инфаркт может протекать безболезненно, что сильно затрудняет постановку диагноза.
Диагностика
Клинические рекомендации диагностики острого коронарного синдрома включают опрос пациента, проведение анализа жалоб, измерение кровяного давления, прослушивание шумов стетофонендоскопом. Назначение лабораторного изучения общего состава крови на предмет скорости эритроцитов, концентрации лейкоцитов.
Проведение исследования лимфы для выявления повышенных показателей.
| Биохимический состав | Физиологическая норма |
|---|---|
| c-реактивный белок | 1,55 мг |
| гаптоглобин | 0,28–1,9 г/л |
| серомукоид | 0,22–0,28 г/л |
| фибриноген | 2–4 г/л. |
| сиаловые кислоты | 2,0–2,33 ммоль/л |
Применение инструментальной диагностики с использованием:
- Компьютерной томографии, которая позволяет определить аномалию в тканях органов и артерий.
- Электрокардиографии – при помощи ЭКГ отслеживается изменение изолинии, отражение волны P и T, сегмента ST, PQ.
- Коронарографии для определения места сужения сосудов.
- Магниторезонансной томографии – современный метод обнаружения участка локализации тромба.
- Эхокардиографии – при помощи специального датчика выявляются изменения функции сердечных клапанов, увеличение камер, выбухание стенки.
Для полной клинической картины заболевания проводится совокупность тестов – коагулограмма, которая определяет свертываемость крови. Специальные биомаркеры выявляют степень некроза. Помогает в постановке диагноза ОКС пульсоксиметрия: при помощи датчика, расположенного на пальце руки, замеряется концентрация оксигемоглобина.
Лечение
Ограничение функции работы сердца влечет недостаточное поступление кислорода в ткани внутренних органов, что приводит к их отмиранию. Следствием аномального процесса может стать кардиологический шок, сопровождающийся сильным болевым синдромом, потерей сознания, бледностью кожных покровов, низким артериальным давлением. Если возникает экстренная ситуация, необходима неотложная помощь при остром коронарном синдроме до приезда врача. Алгоритм действий:
- вызвать бригаду медицинских работников, выезжающих на дом;
- освободить шею от стесняющей одежды;
- уложить пострадавшего в полусидящем положении;
- сделать непрямой массаж сердца вместе с дыхательной техникой «рот в рот»;
- поместить таблетку «Нитроглицерина» в подъязычную зону.
Открыть окно для достаточного поступления кислорода в помещение. Правильно проведенная доврачебная помощь может спасти жизнь близкому человеку.
Лечение в стационаре
Больные с подозрением на ОКС помещаются в стационар для дальнейшей терапии. Лечение острого коронарного синдрома проводится назначением медикаментов:
- антитромбоцитарного действия: «Тикагрелор», «Ацетилсалициловая кислота», «Клопидогрел»;
- средств, поддерживающие кровь в жидком виде, – антикоагулянтов: «Антитромбин III», «Гепарин», «Эноксапарин»;
- бета-адреноблокаторов: «Тимолол», «Пропранолол», «Метопролол»;
- ингибиторов ангиотензинпревращающего фермента: « Каптоприл», «Лизиноприл», «Зофеноприл»;
- статинов: «Флувастатин», «Симвастатин», «Ловастатин».
Первая задача при оказании медицинской помощи поступившему в стационар пациенту с острым коронарным синдром – снятие сильной боли. Для этой цели применяют анальгетики наркотического содержания и без него – «Промедол», «Морфин».
Если лечение ОКС не дало результата, прибегают к оперативному вмешательству. Хирургические мероприятия проводятся методом: аортокоронарного шунтирования или стентирования, ангиопластики.
Осложнения и прогноз
Клиническое развитие ОКС без своевременной диагностики и лечения способно доставить немало проблем со здоровьем. Наряду с риском инфаркта миокарда, болезнь осложняется:
- аритмией;
- желудочковой экстрасистолией;
- эмболией легких;
- аневризмой, разрывом и остановкой сердца;
- нарушением дыхательной функции;
- кардиогенным шоком.
Прогноз патологии определяется степенью недостаточности коронарных сосудов. Согласно шкале GRACE (https://medsoftpro.ru/kalkulyatory/grace-scale.html), летальный исход с подъемом сегмента ST составляет 7%, с нестабильной стенокардией – 4%. Сохранность систолической способности левого желудочка после перенесенного инфаркта, зависит от того, сколько осталось неповрежденной ткани миокарда. Наличие рубцов, составляющих 50% от общей массы, ухудшает прогноз, делая его крайне неблагоприятным.
Рекомендации по профилактике
Для предупреждения ОКС необходимо своевременно лечить патологии, которые могут его спровоцировать. К ним относятся сахарный диабет, артериальная гипертензия. Профилактические меры основаны на соблюдении следующих рекомендаций:
- вести подвижный образ жизни: прогулки на свежем воздухе, туристические походы, занятия спортом;
- не допускать излишней массы тела;
- рацион необходимо организовать с исключением количества жиров за счет углеводов, принимать пищу важно несколько раз в день маленькими порциями;
- стараться избегать стрессовых ситуаций.
При достижении возраста старше 55 лет один раз в год требуется проходить диспансеризацию.