Содержание
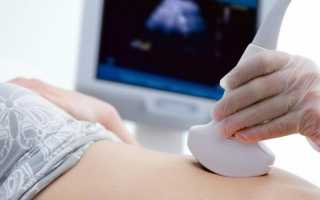
Воротная вена проходит от органов пищеварения и селезенки через печень. Общепринятый параметр давления соответствует 7–10 мм рт. ст. Увеличение показателя до 20 мм рт. ст. и выше формируется, если на пути кровотока встречается преграда в области печени. Патологический процесс вызывает застойные явления, образование тромбов в сосудах, увеличение просветов. Венозные стенки тоньше артериальных, так как не оснащены мышечной тканью. Под напором кровотока нарушается их целостность и происходит разрыв.
Венозное расширение локализуется в пищеводе, кишечнике, желудке, печеночных артериях. Определяется аномалия как портальная гипертензия, сопровождающаяся брюшной водянкой (асцитом), органическим поражением печени (энцефалопатией), увеличением селезенки (спленомегалией). Клиническая картина заболевания осложняется риском внутреннего кровотечения из-за разрыва стенок сосудов, при котором в 50% случаев наступает летальный исход.
Причины формирования портальной гипертензии
Этиология аномалии зависит от вида локализации застойного явления. Допеченочная область формируется в районе анастомоза (точке соединения) вследствие:
- Сдавливания: новообразованием в виде опухоли, кистой на поджелудочной железе, альвеококкозом. Эти факторы воздействуют на печеночную и селезеночную вену, способствуют появлению синдрома портальной гипертензии.
- Перекрытие воротной артерии тромбом при воспаленном аппендиците,обостренном холецистите, панкреатите, холангите.
- Врожденное анатомическое нарушение строения портальной системы, к которому относятся аплазия, кавернома, гипоплазия.
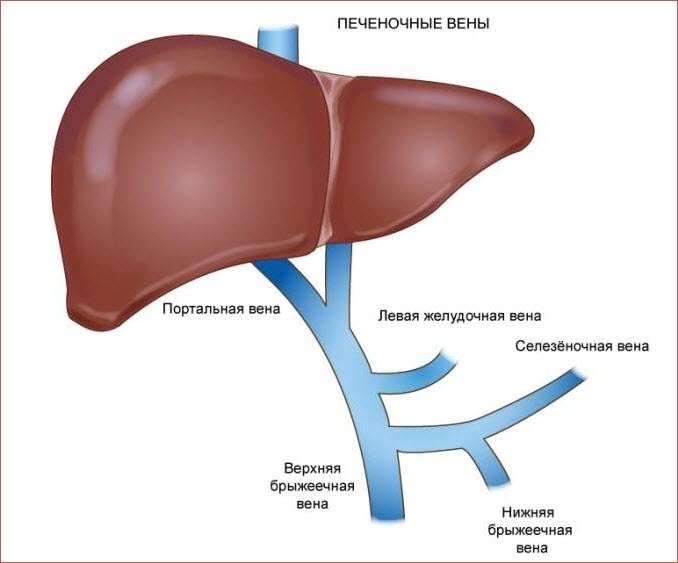
Причины перекрытия кровотока внутри органа обусловлены деформацией ткани. Возникают узлы, они блокируют отток в системе. Таким образом формируется портальная гипертензия при циррозе печени. К провоцирующим аномалию факторам относятся:
- концентрация в гепатоцитах фрагментов жирового образования (дистрофия), которые растягивают клетки, сжимая вену;
- аномалии, связанные с костным мозгом;
- онкологические опухоли, поликистоз, фиброз;
- токсический гепатит на фоне накопления витамина A;
- болезнь Бенье-Бека-Шауманна (саркоидоз), туберкулез;
- шистосоматоз, эхинококкоз (наличие паразитов).
Надпеченочная форма встречается нечасто и возникает в сосудах, выходящих из органа. Причиной гипертензии является:
- перекрытие внутреннего просвета полой вены путем разрастания соединительной ткани, формированием рубцов на наружной стороне стенки, сдавливание опухолью или кистозным наростом;
- образование тромбов (болезнь Киари);
- наличие патологий сердца – недостаточности правого желудочка или трехстворчатого клапана, перикардита.
Смешанный вид не подлежит оперативному вмешательству, так как осложнен комплексной симптоматикой и плохим прогнозом. Развивается на фоне:
- цирроза с тромбообразованием, характерен для внутрипеченочной, и допеченочной форм;
- хронического вида гепатита C, провоцирующего высокое давление внутри органа и после него;
- свища между селезеночной артерией и веной.
Портальная гипертензия у детей является следствием врожденных аномалий воротной зоны, если женщина во время беременности болела гепатитом и инфекция передалась плоду. После рождения развился цирроз, ставший причиной появления высокого давления. Злоупотребление матерью во время вынашивания ребенка алкоголем также может вызвать аномальные нарушения в печени новорожденного. В дальнейшем существует высокий риск развития портальной гипертензии. Одной из причин может стать пупочный сепсис.
Классификация и основные симптомы
Учитывая место локализации аномального участка, где повышено кровяное давление, и зону его распространения, в русле системы может отмечаться тотальная или сегментарная гипертензия. Первая аномалия охватывает все портальные сосуды. Во втором случае ограничение кровотока распространяется на селезеночную вену, не затрагивая воротной.
Классификация с учетом клинического течения заболевания предусматривает четыре стадии:
- Функциональная (начало).
- Компенсированная протекает на фоне незначительного изменения вен пищевода, умеренного увеличения селезенки, водянка не проявляется.
- Декомпенсированная характеризуется кровоточивостью сосудов, накоплением в брюшной полости жидкости, отечностью, спленомегалией.
- Гипертензия с кровотечением из нарушенных расширением вен желудка, пищевода, кишечника. Осложняется печеночной недостаточностью, в тяжелых случаях – перитонитом.
Заболевание сопровождается комплексом признаков, свойственных клинической стадии и месту закупорки воротной вены. Симптомы портальной гипертензии:
- Патологический процесс начинается с проявления диспепсического состояния, характерной особенностью которого является: ощущение постоянной тошноты, повышенное газообразование, потеря веса, отсутствие аппетита. Болезнь сопровождается периодическими болями с правой стороны эпигастральной области.
- Затем клиническая картина дополняется окраской кожи и слизистой под языком в желтый цвет.
- Одновременное увеличение в размере печени и селезенки. На этом этапе наблюдаются эритроцитопения, лейкоцитопения, тромбоцитопения, плохая свертываемость крови.
- Варикозное расширение вен желудочно-кишечного тракта.
- Явно определяется скопление жидкости в брюшине.
- Моча приобретает мутный цвет, причиной тому – поступающий билирубин.
- Пациент с органическим поражением печени теряет сон, у него ухудшаются мысленный процесс и память, отмечаются дезориентация, шаткость походки, неуверенность в движениях.
- Из-за нарушения гормонального обмена в печени наступает эректильная дисфункция.
- Из сосудов, снабжающих пищеварительную систему, начинается желудочное кровотечение. Его можно определить по рвотным массам, окрашенным в темно-коричневый цвет, и по примесям крови в кале.
При появлении последнего признака гипертензии процесс носит необратимый характер. В большинстве случаев шансы на благоприятный исход незначительные.
Диагностика
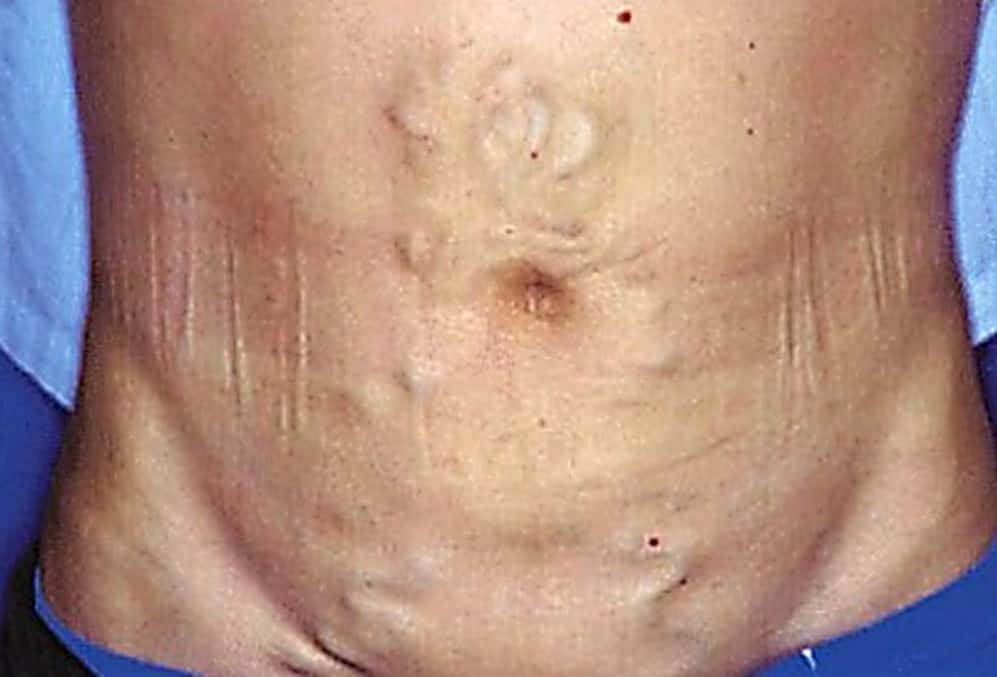
Для определения заболевания рассматривается клиническое течение, изучается анамнез. При визуальном обследовании отмечается наличие расширения вен на внешней стороне брюшины, увеличенных сосудов пупочной зоны, водянки и геморроя. Инструментальная диагностика включает:
- Лабораторное изучение мочи и крови для определения иммуноглобулинов, биохимического состава, антител к гепатиту, степени свертываемости крови.
- Для выявления блокировки портальной системы применяются портография, спленопортография, кавография, ангиография. Уровень нарушения печеночного кровотока оценивается сцинтиграфией.
- УЗИ брюшной полости проводится для исключения асцита, гепатомегалии. Ультразвуковое исследование эффективно для выявления спленомегалии.
- Размер воротной, селезеночной вен определяется при помощи допплерометрии; давление в них – спленоманометрией.
- Для выявления варикозного расширения в области ЖКТ применяются ректороманоскопия, эзофагоскопия, фиброгастродуоденоскопия, рентгенография органов пищеварения.
- При необходимости для полного подтверждения диагноза прибегают к биопсии печени.
Определить внутрипеченочную гипертензию сложнее всего. Она годами может протекать без сопутствующих признаков. Лишь на поздних стадиях возникает проблема с пищеварением, проявляются желтушность, резкое ухудшение общего состояния.
Клинические рекомендации по выявлению портальной гипертензии:
- определение системных или местных факторов образования тромбов;
- наличие врожденных и приобретенных патологий, аутоиммунные заболевания;
- течение воспалительного процесса, опухолей, кисты в органах брюшной полости;
- генная мутация.
Если присутствует последний показатель, применение препаратов назначают бессрочно.
Лечение
Мероприятия для устранения патологии основываются на консервативной терапии, оперативном вмешательстве, диете и применение рецептов нетрадиционной медицины.
Препараты
Лечение портальной гипертензии медикаментозным путем проводится назначением:
- холелитолитических средств: «Урсосан», «Хенофальк», «Урсофальк»;
- гепатопротекторов: «Берлитион», «Эссенциале», «Фосфоглив»;
- желчегонных препаратов: «Аллохол», «Сорбит», «Холензим»;
- холеспазмолитиков: «Дибазол», «Но-шпа», «Папаверин»;
- средств противовоспалительного действия: «Аспирин», «Индометацин», «Диклофенак» (противопоказаны для длительного приема, способны разрушать гепатоциты);
- противовирусных препаратов – «Циклоферон», «Альфа-интерферон»;
- противогельминтных средств – «Вермокс», «Декарис»;
- энтеросорбентов: «Смекта», «Энтеросгель», «Атоксил».
Лечение антибиотиками целесообразно проводить при бактериальном или гнойном поражении печени.
Операция
Если терапия медикаментами не дала результата, прибегают к хирургическому вмешательству. С его помощью:
- блокируется анастомоз вен желудка и пищевода;
- создается новое русло для оттока крови;
- удаляется экссудат из брюшной полости;
- нормализуется кровоток в печени, регенерируются ткани.
Операция не проводится при острых или тяжелых заболеваниях, сопутствующих повышенному давлению, во время вынашивания плода и престарелым людям.
Народные средства
Ссылаясь на рекомендации нетрадиционной медицины, лечить портальную гипертензию можно на функциональной стадии. Знахарские методики применяют в качестве вспомогательного средства медикаментозной терапии. Основные рецепты:
- Листья облепихи (200 г) залить одним литром кипятка, настоять в термосе 2 часа, пить без ограничения.
- Натереть картофель на терке, отжать массу, употреблять сок перед приемом пищи по 3 ст. л.
- Чай из боярышника: залить 2 ст. л. плодов 200 миллилитрами кипятка, пить три раза в день.
- Облепиховое масло – принимать по 2 чайные ложки утром и вечером.
Применять рецепты народной медицины можно в профилактических целях.
Диета
Корректно организованное питание является обязательным условием при лечении гипертензии. В рацион должны входить:
- овощные пюре;
- супы без мяса;
- рыба (отварная);
- крупы с высоким показателем клетчатки;
- обезжиренные кисломолочные изделия;
- продукты, содержащие аскорбиновую кислоту, ниацин, биофлавоноиды;
- растительный белок;
- минералосодержащие: йод (морепродукты), калий (телятина), магний (бобовые).
Исключить из меню:
- соленую и копченую пищу;
- кофе;
- яйца;
- жареную рыбу;
- жиры;
- шоколад;
- грибы.
Необходимо убрать из рациона белки животного происхождения.
Возможные осложнения
Большую роль в предупреждении заболевания играют полноценное питание, вакцинация против гепатита. Портальная гипертензия вызывает осложнения, которые проявляются:
- асцитом;
- желудочным кровотечением;
- перитонитом бактериального характера;
- поражением печени и почек;
- увеличением селезенки;
- циррозом.
Заболевание способно вызвать инфаркт или инсульт, если осложнено тромбозом.
Прогноз
Только внепеченочная гипертензия на ранних этапах развития носит благоприятный характер с условием своевременно примененной терапии. Если давление создается внутри органа, патология тяжело поддается лечению и носит неблагоприятный прогноз. Летальный исход наступает от кровотечения в области желудочного тракта.
Учитывая, что гипертензия портальной зоны носит хронический характер и является тяжелым заболеванием, пациенты получают инвалидность, утрачивая трудоспособность. Хирургическое вмешательство продлевает жизнь на несколько лет, но полностью избавить от патологии не может.