Содержание
Содержание статьи
Если перечислить симптомы шейного остеохондроза – практически каждый взрослый человек скажет, что он ощущал их. Это заболевание действительно имеет значительную распространенность: в развитых странах остеохондроз встречается у 60-80% населения. Для того, чтобы отличить, действительно ли у человека шейный остеохондроз или это проявления другого состояния, необходимо владеть информацией об этой патологии. В статье описаны причины заболевания, его особенности и проявления, методы диагностики и лечения. Владея сведениями о патологии, пациенты смогут распознать её у себя и своевременно обратиться за помощью.
Что представляет собой шейный остеохондроз?
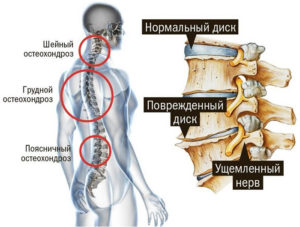
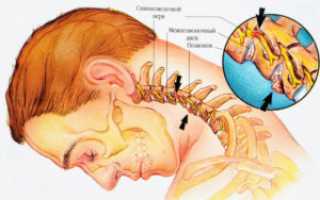
Болезнь имеет дегенеративный характер и повреждает структуры позвоночника первичным и вторичным механизмом. Патогенетический механизм патологии заключается в том, что повреждается структура соединения позвонков.
Патология затрагивает ту часть позвоночника, на которую нацелено большинство ежедневных нагрузок статического и динамического характера. Особенно характерно это для тех, кто много времени проводит за компьютером или другими гаджетами. Сочетание массы головы и угла её наклона – это около 17 кг давления на шейный отдел. Добавить к этому длительность и интенсивность нагрузки и получаем широкую распространенность шейного остеохондроза у пациентов среднего и старшего возраста. Этому способствует и анатомическая особенность выхода нервных окончаний из позвонков, и вертикальное направление оси позвоночного столба.
Постепенно, шейный остеохондроз “молодеет” и всё чаще встречается у пациентов молодого возраста. современные молодые люди начинают испытывать проблемы с шеей значительно раньше, чем их родители.
Это связано и с широким распространением различных гаджетов, с малоподвижным образом жизни, неправильным режимом питания и особенностями строения опорно-двигательной системы.
Остеохондроз – это дегенерация шейного отдела, которую принято рассматривать с двух позиций:
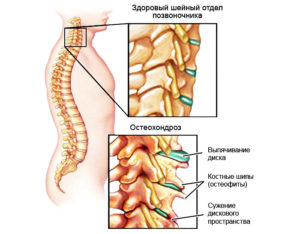
- Физиологические изменения. Действительно, дегенерация хрящей – это закономерная часть развития, которая регулируется нервно-эндокринными механизмами и является необратимой. Процесс начинается с центра пульпозной прослойки и постепенно переходит на периферию. Мягкая ткань замещается волокнистыми фиброзными элементами. Такой процесс практически не беспокоит пациента и проявляется лишь тогда, когда затрагивает нервные окончания.
- Патологические изменения. Разрушение позвонков в результате воздействия комплекса факторов. Этот процесс опережает физиологические изменения и приводит к нарушению функции позвоночника. Симптомы сопровождают это состояние почти всегда, ведь они распространяются за пределы хрящевой структуры и повреждают нервные окончания, сосуды.
Течение болезни может иметь различный характер: иногда патология самостоятельно компенсируется или наоборот – бывают периоды обострений. Одновременно с патологическим процессом включаются механизмы компенсации, которые на время продлевают функцию позвонков и устраняют симптомы.
Однако, дальнейшее течение болезни приводит к разрушению фиброзного кольца, появлению микротрещин. Позвонки теряют стабильность и фиксацию, что проявляется клинической картиной болезни.
Кроме того, шейный остеохондроз – это пропитывание пульпы межпозвоночного пространства кальцием. Это формирует своеобразную грыжу, ведь поврежденный позвонок вдавливается в тело соседнего. Эти структуры изнашиваются и в итоге происходит массивное окостенение соседних структур.
Течение шейного остеохондроза имеет несколько стадий:
- 1 стадия – это нестабильность позвонковых структур и нарушение дисков;
- 2 стадия – сниженная фиксация отделов позвоночника и протрузия диска;
- 3 стадия – разрыв фиброзного кольца, выраженная симптоматика и болевые ощущения;
- 4 стадия сопровождается трудностями в движении, острой болью и широким распространением костной ткани.
Особенности анатомического расположения мышц и сосудов – делают шею уязвимым участком тела. Длительное течение остеохондроза приводит к многочисленным осложнениям, в том числе сосудистого характера. Многие из них могут нанести значительный вред здоровью пациента и составляют выраженный риск.
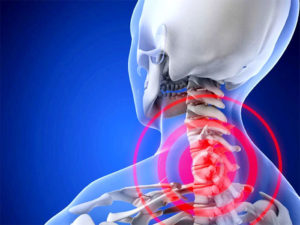
Симптоматика
Опасность шейного остеохондроза заключается в том, что он долго не проявляется симптомами. Этому способствует маскирование признаков болезни под другую патологию, а также самостоятельный прием анальгезирующих препаратов. Это делает диагностику шейного остеохондроза длительной и трудной. Важно не затянуть с постановкой диагноза, пока структуру позвонков не заместились костной тканью.
Рассмотрим основные группы симптомов, которые встречаются при остеохондрозе шейного отдела и их особенности.
Головокружение
Как и говорилось выше, большинство симптомов остеохондроза могут быть характерными и для других состояний. Так, головокружением сопровождаются сосудистые патологии центральной нервной системы, поражения слухового аппарата, сбои в работе вестибулярного аппарата, сердечно-сосудистые болезни. Головокружением сопровождается интоксикация, воспалительные процессы. Важно принимать во внимание целостную клиническую картину, а не отдельные симптомы. Также, следует научиться различать главные виды головокружения по причинам его возникновения.
При остеохондрозе шейного отдела возникает системный вид головокружения. Пациенту кажется, что окружающие предметы начинают находятся в движении. Такое расстройство может наблюдаться после травмы головы и шеи, а также на фоне заболеваний вестибулярного аппарата.
Несистемная разновидность головокружения бывает на фоне психогенных нарушений и сочетается с плохим самочувствием, шаткостью. Ощущение вращения предметов отсутствует при этом виде головокружения.
Головная боль
Опять же, специфическим назвать этот симптом крайне трудно. Боль в голове может сопровождать переутомление, повышение давления, а также серьезные острые состояния. При остеохондрозе головная боль возникает в результате сдавливания нервных окончаний. Это приводит к спазмированию артерий, которые кровоснабжают головной мозг, а также к повышению давления в системе центральной нервной системы. Результат – выраженной ощущение головной боли.
Особенности головной боли в данном случае – тупой характер и ощущение пульсации. Иногда болевой синдром может проявляться приступами, а иногда – имеет постоянный характер. Параметры боли при остеохондрозе напоминают особенности таковой при гипертонической болезни, стенокардии. Отличия головной боли при кардиологической патологии заключаются в том, что она сопровождается болью в области груди, нарушением ритма сердца, изменениями на ЭКГ. Поэтому, окончательно определить причину боли может лишь врач.
Болевой синдром различной локализации
Кроме головной боли, пациента часто беспокоит боль в шее. Это называется цервикалгией и является осложнением остеохондроза. Болезненные ощущения могут иррадиировать в верхнюю конечность. Пациенты отмечают, что боль в руках возникает после пробуждения, на фоне резких движений. Болезненные ощущения проходят самостоятельно после небольшого отдыха.
Важно запомнить, что не стоит пытаться устранить боль в шее с помощью массажа. При остеохондрозе он может быть опасным и иногда приводит к отягощению ситуации.
Ниже перечислены характерные особенности болевого синдрома при шейном остеохондрозе:
- неприятные ощущения локализуются в глубоких тканях шеи;
- повороты головы нередко сопровождаются болью и хрустом;
- наблюдается мышечная слабость, онемение, похолодание рук.
Чаще всего, остеохондроз шеи поражает два нижних позвонка – 6 и 7. Для небольшой самодиагностики рекомендуется такой метод. Необходимо обратить внимание на сочетание боли в шее и в пальцах руки. Чаще всего, если поражен 6-й позвонок – боль будет ощущаться и в большом пальце, а изменения 7-го позвонка сопровождаются дискомфортом в среднем пальце.
Изменения артериального давления
Такой симптом появляется, когда изменения позвонков задевают нервные окончания и кровеносные сосуды. Как же отличить это явление от гипертонической болезни? Прежде всего, гипертензия при шейном остеохондрозе – явления не постоянное и имеет свои скачки в течении суток.
Также, изменения давления при поражении шейного отдела сочетаются с головной болью, болезненностью рук, дискомфортом в воротниковой зоне. Чаще всего, цифры давления повышаются после того, как пациент длительное время пробыл в одной и той же позе, испытал стресс и мышечное напряжение.
Клиническая картина шейного остеохондроза укладывается в несколько синдромов. Синдром – это несколько симптомов, которые возникают вместе.
Остеохондроз состоит из следующих синдромов:
- Вертебральный. Его также называют позвонковым, что указывает на то, что в патологический процесс вовлечены кости и хрящевая ткань. Это приводит к формированию таких симптомов: ограничение двигательной активности шеи, болезненность при её поворотах, рентгенологические изменения на снимке шейного отдела позвоночника. Именно одновременное появление этих признаков является вертебральным синдромом. Похожий набор клинических признаков наблюдается при миозитах (патология мышечной ткани), а болезненные движения – спутник многих других патологий.
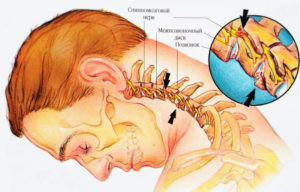
- Синдром вертебральной артерии. Появляется при вовлечении в процесс сосудистых пучков, которые отвечают за кровоснабжение тканей центральной нервной системы. Симптомы говорят о том, что ткани головного мозга перестали получать должное количество полезных веществ. Как распознать данный синдром? Первыми признаками являются головокружение, чувство шума в ушах, перепады артериального давления, появление “пелены” перед глазами. Это говорит о том, что одна из позвоночных артерий находится в сдавленном состоянии. Каждый сосуд имеет свои нервные окончания. Если сдавить те, которые иннервируют вертебральную артерию – появится мигрень, онемение, кратковременное снижение зрения с одной стороны. В итоге, изменения сосуда приводят к тому, что мозг нуждается в кислороде. В это время человек ощущает сонливость, кратковременные нарушения сознания, теряет внимание и контроль, хуже работает и запоминает информацию. При такой клинической картине необходимо дифференцировать шейный остеохондроз с атеросклерозом вертебральных артерий, и сдавливанием опухолью или воспалением.
- Кардиальный синдром. Проявляется жжением в области грудной клетки,появлением одышки. Человек ощущает свое частое сердцебиение, становится уставшим и раздражительным. Такая картина характерна и для кардиологической патологии, к примеру, для стенокардии, коронарного синдрома, инфаркта. Точный вывод о причинах таких симптомов можно сделать после того, как пациент пройдет ЭКГ.
- Корешковый синдром. Шейный отдел иннервирует 8 пар нервов, каждая из которых имеет корешки – место выхода нерва из позвонка. При их вовлечении в остеохондроз, пациент ощущает снижение чувствительности или наоборот – сильную боль. Может наблюдаться онемение затылка ли его болезненность, снижение чувствительности языка, заушной области, боли в надключичной области. Иногда встречаются нарушения глотания, движений в поясе верхней конечности, онемение пальцев рук.
Причины шейного остеохондроза
Главная причина развития остеохондроза – неправильное распределение нагрузки на позвоночный столб. Причины могут быть разными – человек может носить сумку или вес в одной руке, принимает неправильную позу, когда сидит или спит на неровной поверхности. Повышает нагрузка и высокая подушка, и обувь, которая не соответствует анатомическим особенностям стопы. Такие причины могут казаться несущественными, однако они действуют в течении длительного времени и, в итоге, приводят к логичному последствию в виде остеохондроза.
Среди факторов риска, которые повышают возможность возникновения болезни:
- низкий уровень физической активности;
- повышенная масса тела;
- перенесенные травмы позвоночника;
- нарушение осанки или патология стопы;
- сниженное кровоснабжение шейного отдела позвоночника.
Всё это приводит к тому, что формируется неправильное положение позвонков. Вес не распределяется на все участки шейного отдела равномерно и некоторые его отделы переносят большие нагрузки. Ответная реакция – изменение тканей.
В той или иной степени, ситуацию могут усугубить:
- Перенесенная тяжелая болезнь или травма, которые привели к истощенному состоянию здоровья;
- Частые стрессы;
- Нарушение обмена веществ в организме, сниженное потребление микроэлементов, их повышенное расходование или недостаток всасывания в кишечнике;
- Профессиональные заболевания (в частности, вибрационная болезнь);
- Наследственная склонность к остеохондрозу;
- Сколиоз и другие нарушения опорно-двигательного аппарата;
- Нарушение питьевого режима;
- Некачественное питание и вредные привычки;
- Беременность.
Как видим, единственной причины возникновения остеохондроза нету. Есть только набор факторов, которые могут его спровоцировать. Опять же, одна и та же причина по разному воздействует на разных людей. Играет роль состояние здоровья, длительность, интенсивность и количество факторов риска, фоновые патологии, режим жизни.
Современные методы лечения
Еще до назначения терапии пациент должен модифицировать способ жизни. для этого необходимо поменять уровень нагрузок, которые испытывает шейный отдел. Нужно следить за качеством питания, выделять необходимое время для сна и отдыха, беречься от стрессов. если в организме есть фоновая патология, которая усугубляет течение остеохондроза, необходимо пройти курс лечения и устранить её. Выбор метода лечения зависит от стадии остеохондроза и самочувствия пациента.
Лечение может быть:
- немедикаментозным;
- медикаментозным;
- хирургическим.
Отдельно также рассматривают народные методы и реабилитационные меры.
Немедикаментозные методы лечения заключаются в применении лечебной гимнастики, специальных тренажеров или приспособлений, мануальной терапии, а также физиотерапевтических методик. Правильное назначение способствует улучшение кровоснабжения в области позвонков или замедлению процесса окостенения.
Что касается мануальной терапии или массажа – обязательно посоветуйтесь с доктором о их целесообразности. Не стоит самостоятельно назначать себе данные методики. На некоторых стадиях остеохондроза массаж может лишь навредить и привести к долгому обездвиживанию. Если мануальную терапию проводить по показаниям, она способна облегчить симптомы и улучшить самочувствие пациента.
Из физиотерапевтических методик, при шейном остеохондрозе применяются такие:
- магнитотерапия;
- лечебные ванны;
- лечебный душ;
- грязелечение;
- электрофорез.
Следует проходить физиотерапию в специализированных учреждениях, курсами. Следить за результатом должен лечащий врач, который оценит эффективность того или иного метода. Если шейный остеохондроз запущен, наблюдаются рентгенологические изменения или выраженные симптомы – необходимо консервативное лечение с помощью лекарственных средств.
Применение медикаментов показано при обострении ситуации. Многие из них устраняют воспаление и резкую боль, улучшают кровоснабжение тканей, восстанавливают хрящевые структуры, обеспечивают подвижность суставов. Это комплексный подход к причинам и симптоматике, а не одностороннее решение проблемы. После приема правильно подобранных медикаментов, пациент снова получает возможность двигать шеей, перестает испытывать раздражение, ухудшенное настроение, возвращается к нормальной работе и сну.
Рассмотрим группы препаратов, которые используются при шейном остеохондрозе:
Нестероидные противовоспалительные препараты
Применяются для того, чтобы снизить воспалительные явления в тканях, устранить боль, снять сдавливание корешков и сосудов. При незначительной симптоматике применяются мази и гели, более интенсивный болевой синдром купируется таблетированными формами. Инъекционное введение назначается при выраженной интенсивности боли и её резком возникновении.
Препараты:
- диклофенак
- ибупрофен
- кетопрофен
- мелоксикам
- нимесулид
Они могут иметь другие торговые названия, однако действующее вещество остается неизменным. Пациент должен принимать медикаменты курсом, только после одобрения лечащего доктора. Обратите внимание, что данные средства необходимо принимать после приема пищи, так как они могут раздражать слизистую оболочку желудочно-кишечного тракта.
Вазодилататоры
Их функция – расширение сосудов, которые сужены на фоне течения остеохондроза. Препараты – пентоксифиллин, актовегин, берлитион. Эти препараты снимут синдром позвоночной артерии, улучшат приток крови к позвонкам и самочувствие пациента. Необходимо следить за отсутствием противопоказаний к данным веществам у пациента, а также их совместимостью с другими лекарственными средствами, которые принимает человек.
Мышечные релаксанты
Предназначение данной группы – снижение спазма мышц шеи. Это ускоряет и оптимизирует процесс лечения, так как мышечное напряжение действует и на сосуды, и на нервные окончания. Регулярный прием нормализует тонус сосудов, снижает ощущение боли. Среди лекарств – мидокалм, баклофен, сирдалуд.
Хондропротекторы
Принимают для того, чтобы улучшить состояние хрящевых элементов позвоночника и защитить их структуру от разрушения. Необходим длительный прием этих веществ, иначе они не окажут нужного действия. Пациентам может не понравиться, что эффект наступает лишь после 6 месяцев использования. Однако, если этого эффекта добиться, он будет стойким и значительно улучшит клиническую картину.
Вот перечень современных хондропротекторов: глюкозамин, хондроитин, сочетание глюкозамина и хондроитина, алфлутол. Применяются различные комбинации этих веществ, а также композиции с витаминами.
Седативные препараты
Применяются как вспомогательное вещество для того, чтобы устранить депрессивные проявления и стресс. В легких случаях применяется валериана, пустырник, мята и мелисса. Если депрессия прогрессирует – необходимы более серьезные вещества: симбалта, донормил. Они улучшат сон и настроение, помогут пациенту настроиться на эффективное лечение.
Витамины
Рекомендован прием витаминов группы В. Их можно получать из продуктов питания – такой путь введения витаминов наиболее физиологичен и не несет особую нагрузку на печень. Если наблюдается авитаминоз или гиповитаминоз – можно применять витаминные комплексы и препараты. Это улучшит чувствительность и иннервацию, ускорит процесс восстановления тканей.
Так как процесс лечения длительный и приносит эффект постепенно, значение имеют все этапы приема медикаментов. Следите за тем, чтобы лекарства хранились в правильном месте, как это указано на упаковке. Если на коробке написано, что хранить медикаменты нужно в темном или прохладном месте – так и делайте, иначе препарат утратит свои свойства. Соблюдайте длительность курса и частоты применения – некоторые вещества имеют свойство накапливаться в организме, а только потом оказывают нужное действие.
Если путь введения – инъекционный, процедура должна проводиться медицинским персоналом или обученным человеком, ведь правильное введение повышает эффективность. Таблетированные формы необходимо принимать после еды, запивая водой. Обратите внимание на этот момент, так как другие жидкости не подходят для этого. Особенно опасно сочетание грейпфрутового сока и лекарств – ферменты, которые содержаться в этом фрукте замедляют работу печени и снижают доставку медикаментов в ткани.
Комплексное применение лекарственных средств поможет не только снять симптомы. но и остановить остеохондроз. А это – профилактика осложнений остеохондроза шейного отдела, которыми являются гипертония, инфаркт, инсульт.
Хирургическое лечение шейного остеохондроза
Данный метод применяется, когда шейный остеохондроз привел к сужению просвета позвоночного столба. Это может произойти в результате грыжи или протрузии диска. Сужение канала сопровождается значительным стенозом сосудов и сдавливанием пучков нервов. Если наблюдается изолированная грыжа межпозвонковых дисков – это также показание к оперативному вмешательству. Операция необходима при спондилолистезе – смещение позвонков с оси. Кроме данных показаний, врач уделяет внимание качеству жизни пациента, его состоянию, выраженности симптомов.
Виды оперативных вмешательств:
- опорный спондилодез. Суть заключается в устранении поврежденного диска и заменой его на подвижное соединение, протез, который выполняет функцию удаленной структуры;
- динамическая стабилизация позвоночника. Между остистыми отростками по ходу позвоночника вводится силиконовый имплант, который правильно распределяет нагрузку и стабилизирует позвонки;
- вапоризация ядра диска с помощью лазерного луча. Это современная методика, которая показывает хорошие результаты. Лазер воздействует на ядро диска, уменьшая его размеры и устраняя грыжу. Вмешательство атравматично, его можно проводить под местным обезболиванием. Однако, набор показаний к такой манипуляции ограничен, её можно делать только на той стадии. когда размер грыжи не больше 6 мм. Это еще раз делает акцент на том, почему полезно раннее обращение к врачу и своевременная постановка диагноза.
Оперативные вмешательства проходят в условиях стационара. В зависимости от степени сложности лечения, отличается длительность послеоперационного периода и реабилитации. Проведение хирургического вмешательства подразумевает дополнительный комплекс лекарств – медикаменты для подготовки пациента, анальгетики, антибактериальная терапия для профилактики септических осложнений.
Последующий период – длительное восстановление пациента, фиксация позвоночника, применение ортезов и корсетов. Это необходимо для того, чтобы структуры восстановились и снова начали функционировать. Чем инновационней метод, тем меньше этот период и комфортнее состояние пациента.
Диагноз “шейный остеохондроз” подразумевает то, что пациент находится на диспансерном учете у ортопеда и невролога. Необходимо регулярно проходить диагностику и курсы лечения, которые продлят ремиссию и устранят обострения болезни. Лечение показано даже тогда, когда симптомы отступили, ведь это профилактика следующих стадий шейного остеохондроза и возникновения осложнений.
Диагностика
Начало постановки диагноза – обращение пациента к врачу и перечисление симптомов. Врач слушает жалобы пациента, детализирует их, формирует из симптомов синдромы. Также, специалисту необходимы подробности о клинических проявлениях: время возникновения, применялись ли методы лечения и какое они оказали влияние, характер боли, периоды повышения давления и другое. Немаловажными являются сведения о неудобной позе во время сна, работы, вредных привычках, фоновых болезнях. Всё это выясняется в ходе беседы.
После тщательного сбора анамнестических данных, врач проводит осмотр пораженного участка, применяет физикальные методы. Помимо шейного отдела, ортопед изучает особенности осанки, походку, положение стопы. если пациент обратился к неврологу, врач исследует функцию чувствительности и двигательной активности, проверяет равновесие, рефлексы.
Для подтверждения или исключения диагноза “шейный остеохондроз” врач проводит рентгенологическое исследование. Однако более точные данные дадут такие методы, как магнитно резонансная и компьютерная томография.
Рентгенография проводится в прямой и боковой проекциях. Функциональное рентгенологическое исследование проводится одновременно с вращениями шеи. Применяется контрастирование позвоночного канала для того, чтобы лучше визуализировать пораженные участки. Контраст можно вводить в сосуд или сам диск, в зависимости от чего метод называется ангиографией или дискографией. на снимке можно увидеть уплотнения тканей, отложения кальцификатов, смещение структур позвоночника.
Что касается магнитно резонансной томографии – это наиболее информативный метод, который также безболезненный и быстрый. Врач может увидеть повреждение и установить степень тяжести процесса. Сканы томографа помогут хирургу подготовиться к операции, определить грыжу, изменения нервных окончаний и сосудов.
МРТ проводят при отсутствии противопоказаний, которыми являются металлические предметы в теле, клаустрофобия. беременность.
Компьютерная томография также дает точную диагностическую картину. Исследование не занимает много времени – около 10 минут и не требует особой подготовки. Лучевая нагрузка при этом исследовании небольшая, что делает томографию безопасной для здоровья. Противопоказания – беременность и лактация, детский возраст.
Модификация томографии – исследование с введением контраста. Пациенту необходимо сдать анализ на проверку функции почек, ведь контрастное вещество выводится именно этим органом. Также, желательно сдать аллергопробу. В день исследования пациент должен прийти натощак.
Кроме методов, которые позволяют визуализировать патологический процесс, необходимо использование дополнительных диагностических манипуляций.
К ним относится ультразвуковое исследование сосудов головы и шеи. Показаниями к диагностике является головокружение, головная боль, перепады давления. специалист определит проходимость сосудов и состояние кровотока. Наиболее информативный метод, в данном случае – дуплексное сканирование сосудов.
Профилактика
Как видим, шейный остеохондроз имеет разнообразную клинику, множество синдромов и требует серьезного подхода и в диагностике, и в лечении. Если уделять внимание своим ощущениям, прислушиваться к организму и реагировать на его сигналы – возможна ранняя постановка диагноза. На первых стадиях болезни – лечение имеет высокий эффект.
Для этого необходимо обратиться к профильному специалисту и пройти необходимые методы исследования. Качественное и своевременное лечение позволит избежать осложнений, улучшит самочувствие и качество жизни, устранит депрессию и нормализует сон. Настройтесь на положительный лад и вы снова сможете ощутить свободу движения.