Содержание
Синдром позвоночной артерии – распространенное патологическое явление, характеризующееся широким спектром симптомов. Болезнь возникает по причине нарушения кровообращения в позвоночных артериях, что может быть вызвано множеством факторов. Ранее синдром диагностировался преимущественно у пожилых людей, однако в настоящий момент патология часто затрагивает пациентов в молодом возрасте. Представленная болезнь требует тщательного и своевременного лечения, поскольку отсутствие терапии может спровоцировать тяжелые осложнения.
Механизм развития
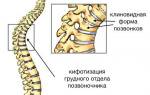
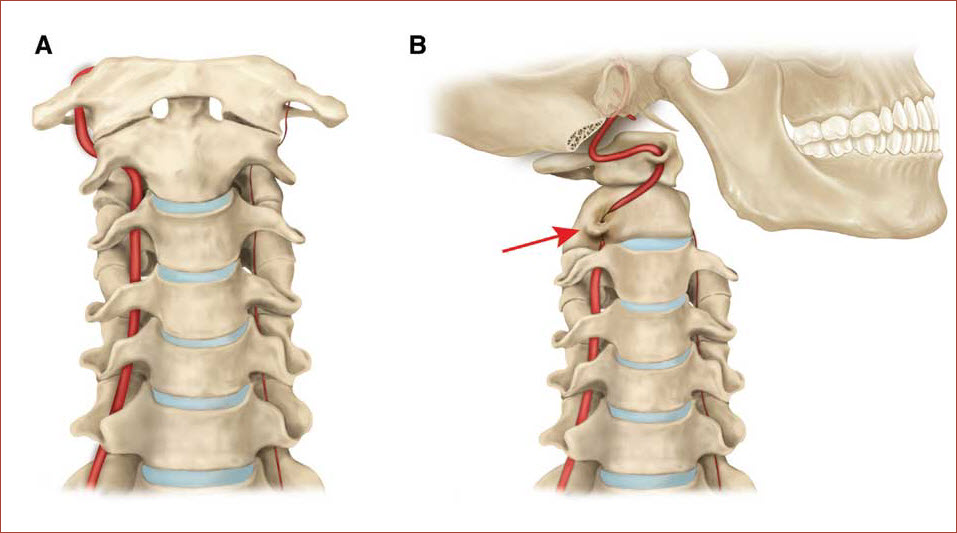
Позвоночные артерии напрямую связаны с головным мозгом. При формировании патологии, связанной с нарушением кровотока в сосуде, постепенно возникает гипоксия – кислородное голодание. При этом позвоночные артерии подвергаются дегенеративно-дистрофическим изменениям.
Немаловажно, что данные сосуды также снабжают кровью спинной мозг. Питание мозговых тканей производится и за счет других артерий, ввиду чего угрозы для жизни описанная патология не представляет. Несмотря на это, синдром позвоночной артерии (СПА) может привести к инвалидности и многим заболеваниям.
Основные причины СПА:
- Врожденные аномалии. Частой причиной нарушения кровотока в позвоночной артерии является ее аномальное строение. В случае если сосуд содержит извитости или перегибы, это препятствует полноценному движению крови. Кроме того, отклонение провоцируется аномальными сужениями в артерии.
- Патологические процессы. Развитие СПА происходит из-за многих заболеваний. К ним относятся тромбоз, эмболия. Также нарушение кровотока в позвоночной артерии происходит на фоне артериита, атеросклероза. При таких заболеваниях ухудшается проходимость сосудов, из-за чего в дальнейшем развивается дегенеративный процесс.
Помимо врожденных и приобретенный патологий, синдром провоцируется многими факторами, влияющими на кровоток в артерии:
- Шейный остеохондроз.
- Патологическое строение костей.
- Травмы.
- Искривления позвоночника.
- Гипертония.
- Опухоли шейных мышц.
- Наличие межпозвоночных грыж.
- Спазмы.
Распространенным провоцирующим фактором синдрома считается малоподвижный образ жизни. Из-за низкой активности ухудшается кровоток верхних отделов организма, что провоцирует патологические изменения. Часто синдром ПА возникает на фоне беременности, когда формируется плацентарный круг кровообращения, необходимый для поддержания жизни плода.
В целом синдром вертебральной артерии возникает из-за нарушения кровотока в позвоночных артериях, вследствие чего сосуд подвергается патологическим изменениям и приводит к развитию выраженных симптомов.
Виды и клинические проявления
Основным критерием, за счет которого осуществляется классификация синдрома ПА, является механизм возникновения. Однако важно отметить, что заболевание редко провоцируется одним патогенным фактором. В большинстве случаев происхождение имеет смешанный характер.
Основные виды СПА:
- Компрессионный. Возникает на фоне внешнего сдавливания позвоночной артерии.
- Ангиоспастический. Провоцируется спазмом сосуда, который развивается из-за раздражения рецепторов, расположенных в стенках артерии.
- Ирритативный. Вызывается раздражением рецепторов, размещенных в периартериальном нервном сплетении.
- Диффузный. Представляет собой патологический процесс, механизм развития которого сочетает перечисленные выше формы.
Возникающие при синдроме позвоночной артерии симптомы отличаются интенсивностью в зависимости от стадии патологии. Кроме этого, выделяется несколько вариантов течения. Это связано с тем, что синдром может спровоцировать множество патологических изменений, отражающихся на разных органических системах.
Стадии СПА:
- Дистоническая. Возникновение симптомов связано с функциональными расстройствами, возникающими на фоне нарушения кровотока вертебральной артерии. Эта стадия лучше поддается лечению. Болезнь протекает с низкой периодичностью и интенсивностью симптомов. Вероятность развития тяжелых осложнений сводится к минимуму.
- Ишемическая. Формируется на фоне органических изменений патологического характера, вызванных длительным нарушением кровоснабжения. В сосуде возникает очаг ухудшения кровотока. Ответ на терапевтическое вмешательство слабый. Повышается риск тяжелых осложнений, в числе которых ишемический инсульт задних отделов мозга.
Переход от функциональной к органической стадии может занимать длительное время. Прогрессирование болезни в значительной степени зависит от причин ее возникновения, образа жизни пациента, наличия сопутствующих сердечно-сосудистых заболеваний.
Варианты симптоматического течения:
- Заднешейный. Сопровождается болевым синдромом в области шеи. Боли носят пульсирующий характер, плохо купируются анальгетиками. Усиление неприятных ощущений происходит в утреннее время, а также при активном движении головой. Возникает синдром шейной артерии на фоне защемления вертебрального сосуда в шейном отделе.
- Базилярный. Такая форма СПА сопровождается мигренью. Вначале у пациента возникают нарушения со стороны зрения. В дальнейшем развиваются головокружение и нарушение координации движений. Одновременно возникают шум в ушах, сильная боль в заднем отделе головы.
- Вестибулярный. Связан с изменениями функций внутреннего уха, вызванных СПА. Сопровождается сильным головокружением, неустойчивой походкой, нарушением пространственной ориентации. У пациента темнеет в глазах, ускоряется сердцебиение, повышается показатель артериального давления.
- Кохлеовестибулярный. Вызывается патологическим воздействием на слуховой анализатор. Помимо вестибулярных нарушений, сопровождается шумом в ушах, усиливающимся при вращении головой. У пациента снижается слух, появляются слуховые галлюцинации. Из-за таких расстройств возможно нарушение двигательных функций.
- Офтальмологический. Сопровождается зрительными изменениями. У пациента снижается острота зрения, возникают боли в глазах. Также присутствуют покраснения, усталость глаз. Беспокоит выпадение части видимого изображения.
- Вегетативный. СПА часто провоцирует развитие ВСД. Патология протекает с усиленным потоотделением, чувством жара, изменением температуры кожи, дрожью в конечностях. Иногда отмечаются нарушения рефлекторной деятельности, например, глотания, речевых функций.
- Синкопальный. Характеризуется кратковременной потерей сознания при повороте или других движениях шеей. Связан с резким развитием непроходимости сосуда и снижением количества приливаемой в мозг крови.
- Психический. Сопровождается ухудшением аппетита, уменьшением активности, ощущением инородного тела в голове. Также возникает навязчивая идея о наличии неизлечимой болезни.
На фоне СПА возможна транзиторная ишемическая атака, сопровождающаяся двигательными нарушениями, утратой зрения, онемением кожи, расстройством речевых функций. Возможно развитие кратковременного паралича.
Синдром позвоночной артерии сопровождается широким спектром симптомов, варьирующихся в зависимости от формы и стадии болезни. 
Диагностика
Предварительная постановка диагноза осуществляется за счет изучения жалоб пациента. Учитываются характер течения проявлений, их интенсивность, длительность, наличие сезонной обусловленности. В дальнейшем назначаются дополнительные методы диагностики, посредством которых определяется разновидность синдрома.
К ним относятся:
- Неврологический осмотр.
- Ангиографическое обследование.
- Рентгенографическое исследование (на фото выявляются поражения костных тканей и суставов).
- Томография.
- Дуплексное сканирование вертебральных сосудов.
- Допплерография позвоночных артерий в сочетании с функциональной нагрузкой.
В случае развития симптомов при шейном остеохондрозе назначают осмотр, направленный на определение степени подвижности позвоночника и стадии патологического процесса.
Терапевтические мероприятия
Лечение представляет собой комплексный процесс, предусматривающий медикаментозное лечение, физиотерапевтические процедуры. При отсутствии выраженного эффекта или наличии патологических изменений лечение синдрома позвоночной артерии производится хирургическим путем.
Полное выздоровление при такой аномалии является невозможным, так как дистрофические изменения, возникающее на фоне атрофии, носят необратимый характер. Лечение направлено на нормализацию кровотока, устранение симптомов, предотвращение осложнений. Терапию проводят, как правило, амбулаторно, в домашних условиях, но изредка возникает необходимость в стационарном содержании больного. 
Медикаментозная терапия
В целях лечения СПА применяются такие группы препаратов:
- Противовоспалительные. Используются для устранения отека, вызывающего защемление сосудов. В терапевтических целях назначают такие препараты, как «Диосмин», «Троксерутин», «Целекоксиб».
- Ноотропные. Действие направлено на устранение последствий кислородного голодания. За счет приема снижается риск развития транзиторных атак и инсульта. Применяют «Циннаризин», «Инстенон», «Винпоцетин». Также для лечения используются средства на основе глицина.
- Средства, влияющие на работу ЦНС. Из-за недостаточного снабжения кровью нейроны подвергаются существенной нагрузке. Препараты, входящие в эту группу, назначают при органической стадии СПА с целью исключения риска необратимых нарушений в работе мозга. К популярным препаратам относятся «Мексидол», «Актовегин», «Цитиколин», «Трентал», «Суматриптан».
В качестве дополнительной терапии назначаются лекарства, оказывающие спазмолитическое действие, а также витаминные комплексы и народные средства.
Физиотерапия
При лечении синдрома ПА активно применяются методы физиотерапии. Они способствуют устранению мышечного спазма, улучшению кровообращения в позвоночных сосудах, препятствуют образованию застойных процессов.
Основным методом являются массаж и самомассаж мышц шеи. Также используется лечебная гимнастика, укрепляющая мышечные ткани и улучшающая местное кровоснабжение. Пациентам назначают индивидуальный комплекс упражнений в соответствии с физическими возможностями. Положительным эффектом характеризуются иглоукалывание, терапия грязями, водные процедуры.
Хирургическое лечение
Оперативное вмешательство осуществляется при сильном суживании артерии (до 2 мм). Такое состояние часто приводит к осложнениям и при этом не устраняется консервативными методами. Вариант хирургического лечения варьируется в зависимости от причин развития патологии. Операционное вмешательство направлено на устранение очага давления на артерию.
С целью укрепления шейного отдела применяется спондилодез. Данная процедура предусматривает фиксирование двух позвонков. Также хирургическая терапия может осуществляться путем имплантации искусственного позвонка. Одним из вариантов лечения является создание условий для разрастания соединительных тканей.
Лечение СПА осуществляется при помощи медикаментозных методов, физиотерапии и хирургических операций.
Прогноз и профилактика
Полное излечение считается невозможным, так как последствия синдрома не устраняются. Терапевтические мероприятия способствуют улучшению состояния больного, однако их эффект при отсутствии профилактики недолговременный. Осуществление медикаментозного лечения позволяет избавиться от симптомов, но первопричина сохраняется.
Профилактика направлена на устранение факторов, провоцирующих нарушения кровотока в вертебральном сосуде.
К профилактическим мероприятиям относятся:
- Повышение двигательной активности.
- Ежедневная физическая зарядка.
- Отказ от вредных привычек.
- Соблюдение диеты.
- Водные процедуры.
- Систематический прием препаратов.
- Поддержание нормальной формы позвоночника.
Наибольший эффект от лечения отмечается на ранней стадии. Ввиду этого, обращаться за помощью врача нужно при первых симптомах расстройства.
Синдром позвоночной артерии – заболевание, вызванное нарушением проходимости вертебральных сосудов. При отсутствии терапии патология приводит к серьезным осложнениям, в том числе к ишемическому инсульту.