Содержание
Содержание статьи
Подагра на ногах имеет яркие проявления, которые служат причиной для обращения за помощью. Симптомы наблюдаются не только на нижних конечностях – клиническая картина заболевания разнообразна и затрагивает разные органы и ткани. Своевременное начало лечения и профилактические действия могут остановить развитие процесса и улучшить состояние пациента.
Подробнее о подагре
Заболевание известно с древних времен – на это указывает даже строение слова. Если дословно разобрать термин подагра, можно получить два слова – стопа и капкан. Много веков назад люди научились определять симптомы заболевания и отобразили его в названии.
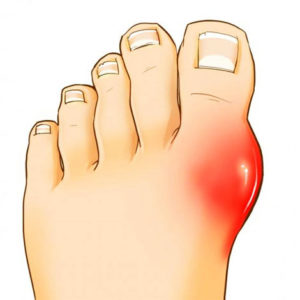
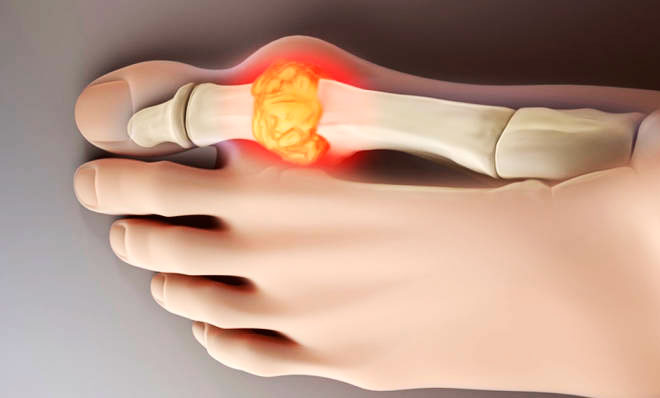
Действительно, подагра на ногах – наиболее частый и яркий тип данной болезни. Поражается преимущественно сустав возле первого, большого пальца стопы.
Заболевание является гетерогенным, то есть имеет разные причины возникновения. Однако, все они приводят к одному патологическому механизму – нарушению обмена белка и отложению солей мочевой кислоты. Эти минеральные комплексы называются уратами. Они могут формировать отложения в тканях и органах, тем самым раздражая их структуру и функцию.
Ураты нарушают строение суставов и провоцируют возникновение рецидивирующего артрита. При повышенном количестве солей в крови возникают их отложения в тканях – тофусы. Это нарушает обменные процессы, затрудняет работу пораженных структур. Чем запущеннее состояние, тем шире сфера действия мочевой кислоты и тем больше тканей вовлекается в процесс.
Еще в древности подагру называли “недугом королей”. Если есть болезни от сниженного питания, то эта наоборот – возникает при повышенном потреблении мясных продуктов, вина, бобовых. В современном мире это прослеживается в данных статистики – в более развитых странах патология встречается чаще и сопровождает повышенное качество жизни. Мужчины болеют гораздо чаще, чем женщины.
Заболевание развивается постепенно и носит хронический характер. В первое время острые приступы развиваются редко, но, со временем, они становятся затяжными и частыми. Уменьшить количество обострений можно с помощью правильного лечения, а в некоторых случаях можно и вовсе забыть о них. Для этого необходимо придерживаться профилактических мер и воздействовать на патологию, начиная с ранних стадий.
Чем проявляется заболевание
Первое, на что реагирует пациент – увеличение сустава возле первого пальца ноги и его болезненность. Деформированная косточка мешает носить привычную обувь, болит при ходьбе, растягивает кожу. Наблюдаются признаки воспаления – кожа становится теплой на ощупь, краснеет, отекают окружающие мягкие ткани и нарушается работа сустава.
Все это сопровождается болью. Чаще всего, именно такими симптомами начинается заболевание. Симптомы проявляются резко, пациент может назвать точный день и время возникновения, чего не происходит при других видах артрита. Иногда, приступ подагры случается ночью и пациент просыпается от боли. Дебют болезни может быть и другим – некоторые пациенты отмечают постепенное нарастание болезненности и деформации сустава.
Помимо симптомов со стороны первого пальца на ноге, могут возникать и общие проявления болезни. Пациенты отмечают слабость, усталость нижних конечностей, невозможность длительной ходьбы или активного времяпровождения. Отмечается легкая болезненность стоп, которую легко спутать с обычным результатом перегрузок.
Поэтому, визит к врачу откладывается, а болезнь постепенно запускается. А вот когда наступают обострения в виде интенсивной болезненности, тогда человек и обращается за помощью. Коварство подагры на ногах в том, что беспокоит она чаще всего в ночное время. Нарушения сна также сказываются на общем самочувствии и дополняют клиническую картину головной болью, усталостью, ощущением разбитости.
Среди ночи пациент пытается снять боль анальгетиками, но мало какие из них помогают во время приступа подагрического артрита. Постепенно, деформация сустава становится стойкой и нарушает привычную двигательную активность. Меняется и кожа над ним – становится более тонкой и сухой, краснеет и может покрываться трещинами.
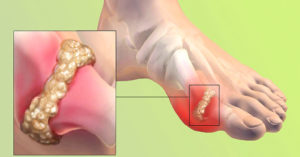
На поздних стадиях, кроме изменений со стороны пальца, пациента также беспокоят тофусы. Морфологически они представляют собой скопление уратов – солей мочевой кислоты. Это отложения окружаются соединительной тканью, как капсулой и находятся в мягких тканях, на поверхностях суставов. Характерная локализация – хрящевая часть ушной раковины.
Начинаясь с мелких суставов, со временем подагра поражает более крупные образования – локти, колени. Хрящевая ткань меняется стойко и сложно поддается лечению, так что намного легче не допустить этих изменений.
Запущенные формы заболевания сопровождаются частыми обострениями. Может повышаться температура тела, пациенту трудно встать с постели, наблюдается общее ухудшение состояния.
Факторы риска, которые приводят к развитию подагры на ногах
Заболевание не имеет одной, конкретной причины. Единым является механизм возникновения подагры на ногах – нарушение обмена пуринов и солей мочевой кислоты. Это основной принцип патогенеза данного состояния.
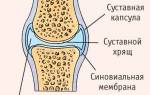
Повышенная концентрация перечисленных веществ в плазме крови приводит к внутренней интоксикации. Есть структуры, ткани и органы, которые наиболее чувствительны к данным состояниям, они и страдают в первую очередь. Это синовиальная оболочка суставов, хрящевая ткань. Кристаллы кислоты нарушают их целостность и откладываются небольшими накоплениями.
Постоянное поражение суставов приводит к хроническому воспалению – артриту. Подагра возникает чаще всего именно по этому принципу. Это специфический вид воспаления, который отличается от других видов артрита по характеру возникновения и течению.
Рассмотрим основные факторы риска, которые приводят к нарушению обменных процессов и провоцируют возникновение подагры на ногах.
Возможные причины:
- хронический воспалительный процесс в тканях и органах тела;
- нарушение обменных процессов, при которых страдает метаболизм мочевой кислоты;
- повышенный синтез мочевой кислоты;
- нарушение диеты, связанное с высоким количеством в рационе мяса, колбасных изделий, бобовых продуктов, копченостей;
- избыточная масса тела также провоцирует сбои метаболизма и нарушение обмена уратов;
- употребление алкоголя, особенно, вин;
- переживания и стрессовые состояния могут спровоцировать сбой обмена веществ. Они ухудшают течение болезни либо провоцируют её начало;
- наследственные особенности организма. Поражение некоторых участков хромосом и генов может привести к развитию подагры во взрослом возрасте. Поэтому, в семьях, где есть случаи заболевания, можно ожидать таковые в следующих поколениях;
- нарушение работы внутренних органов, особенно, печени. На фоне длительного заболевания, подагра может возникнуть как осложнение;
- хронические заболевания и интоксикации.
Чаще всего, для возникновения заболевания требуется комбинированное действие нескольких факторов и их длительное воздействие на организм.
На ранних стадиях включаются процессы компенсации, но когда патологические факторы сильнее и продолжительнее, наступает декомпенсация и начинается болезнь.
Диагностика подагры
Постановка диагноза “подагра” основана на соответствии клинической картины определенным диагностическим критериям, которые были сформированы во время заседания международного симпозиума по лечению и изучению ревматической патологии.
Неоспоримым, “золотым” стандартом диагностики является обнаружение кристаллов уратов в тканях или в внутрисуставной жидкости – синовии. Для этого проводятся соответствующие лабораторные исследования.
Для постановки диагноза требуется как минимум два из перечисленных критериев:
- характерное начало заболевания, которое сопровождается острым приступом болезненности и воспаления сустава около большого пальца стопы.
- четкий анамнез и два или более аналогичных приступа, которые самостоятельно ликвидируются и сменяются полным облегчением состояния.
- положительный ответ на колхицин, который заключается в снижении клинических признаков заболевания в течении 2 суток после введения препарата.
- клинически подтвержденное образование тофусов – отложений солей мочевой кислоты в хрящевых участках и мягких тканях.
Рентгенография при подагре может показать воспалительные изменения в суставах и даже позволяет обнаружить тофусы, однако не является специфическим исследованием. Более показательным методом диагностики являются лабораторные процедуры, которые четко указывают на патогенез заболевания. Рентген же может использоваться для динамического обследования и оценки воздействия патологии на суставы.
В то же время, зафиксировать факт повышения концентрации мочевой кислоты и её продуктов тоже недостаточно, чтобы подтвердить диагноз. Повышение уратов в плазме – гиперурикемия. Это состояние может наблюдаться без подагрических изменений, а к заболеванию приводит только после длительного периода времени. Поэтому, в 2000 году были приняты критерии, на основе которых происходит постановка диагноза.
Помимо лабораторного подтверждения наличия тофусов и кристаллов мочевой кислоты в синовиальной жидкости, необходимо подтвердить как минимум 6 из перечисленных симптомов:
- 1 и более острая атака подагрического артрита;
- нарастание воспалительного процесса около сустава в первые сутки после начала болезни;
- поражение одного сустава, а не множественный процесс;
- покраснение кожных покровов над суставной поверхностью;
- отек и болезненность в суставе 1 пальца стопы;
- многочисленные тофусы на поверхности тела;
- повышение концентрации солей мочевой кислоты в плазме;
- односторонняя локализация подагры на ногах;
- отсутствие бактериального компонента воспалительного процесса.
Кроме опроса и осмотра врач применяет такие методы, как общий анализ крови и мочи, биохимические исследования, рентгенография. Диагностические меры позволяют дифференцировать состояние с болезнями, которые имеют похожие проявления. Также, методы диагностики используются в дальнейшем, для контроля лечения, оценки тяжести состояния, коррекции терапии.
Современные аспекты лечения подагры на ногах
Эффективное лечение подагры приводит к таким результатам:
- снижение болевых ощущений;
- замедление деформации суставных структур;
- уменьшение количества обострений и их продолжительности;
- восстановление двигательного режима;
- увеличение работоспособности.
Различают медикаментозное лечение, физиотерапию, домашние средства лечения. Контролировать процесс должен лечащий врач, чтобы вовремя скорректировать те или иные методы воздействия. Стойкое снижение продуктов синтеза мочевой кислоты и устранение клинических проявлений – вот главные критерии успешного лечения.
Из физиотерапевтических методик используются магнитолечение, электротерапия, бальнеолечение, использования лечебного душа и целебных грязей, УВЧ. Используя физиотерапию, необходимо быть уверенным в отсутствии противопоказаний, которых очень много. В целом, выбор метода лечения зависит от фазы болезни, её стадии, а также сопутствующих особенностей организма.
Медикаментозное лечение включает в себя препараты, которые снижают количество мочевой кислоты, а также противовоспалительные вещества. Выбор средства зависит от стадии процесса – метаболические препараты используются вне обострений, а при ухудшении состояния необходима симптоматическая терапия.
Между приступами подагры рекомендован прием таких медикаментов, как Аллопуринол или Аденурик – они снижают уровень мочевой кислоты в тканях организма. Их принимают даже, если симптомы болезни отступили и клиническая картина кажется лучше. Результат длительного приема – повышенной выведение мочевой кислоты из организма и сниженная продукция солей. Курс лечения должен быть полным, иначе снижается эффективность. Важно понимать, что прием лекарств не зависит от того, хуже или лучше самочувствие – данная группа должна стабильно влиять на организм, чтобы обеспечить стойкий результат.
Если болезнь обостряется, беспокоит боль и воспалительные изменения, необходимо добавить к терапии противовоспалительные средства. Наибольшую эффективность при остром приступе подагры имеют колхицин, гексацетонид, индометацин. Они эффективно уменьшают отечность, нормализуют функцию сустава и устраняют боль. В особенных случаях применяется введение препарата в суставную полость, чтобы облегчить состояние.
Лечение проводится амбулаторно, если нет прогрессирования болезни и прием препаратов приносит облегчение. Если болезнь сопровождается частыми обострениями, плохим самочувствием, желательна госпитализация для того, чтобы полноценно обследовать организм и провести более интенсивное лечение, чем в домашних условиях.
Методы профилактики
Первый и наиболее эффективный метод профилактики – правильная диета при подагре. Пациенту с подагрой следует ограничить употребление мяса, копченостей, колбас и сосисок. Особенно опасно консервированное мясо и продукты низкого качества. Полностью исключено употребление алкоголя. Не рекомендуются бобовые: фасоль, горох, соя, бобы, нут. Нет смысла начинать лечение, если не применяется диета – медикаменты попросту не будут приносить результат.
Пациентам желательно щадить свой организм: нормализовать нагрузки на ноги, избегать стрессов и переживаний, нормально спать, соблюдать полноценный питьевой режим. Последний пункт особенно важен, так как нормальное количество жидкости улучшает все обменные процессы в теле. Необходимо отказаться от курения, употребления крепкого чая и кофе.
Нормализация массы тела – еще один важный шаг к выздоровлению. В целом, перечисленные правила улучшают не только клиническую картину болезни, но в целом полезны для здоровья. Раннее начало терапии и следование правилам профилактики – верные методы победить болезнь.