Содержание

Содержание статьи
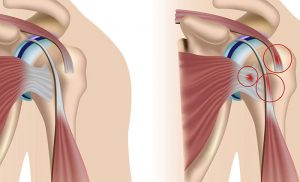
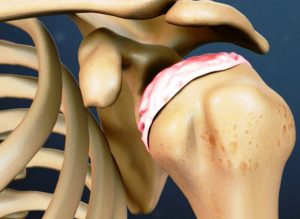
Плечелопаточный периартроз является поражением локализующихся около сочленений мягких тканей. Проблема патологии заключается в невозможности избавиться от болезни на запущенных стадиях при помощи консервативных методик – пациенту требуется хирургическая коррекция. Сложное течение недуга приводит к нарушению свободных движений плечом. В синовиальной ткани начинается скопление солей, в самой капсуле регистрируется разрастание фиброзных волокон.
Информация о заболевании
При плечелопаточном периартрозе основную роль играет воспалительная реакция. Она приводит к деформационным изменениям, истончению и разрушению капсулы сочленения, связочно-сухожильного аппарата.
Клинические проявления
Плечелопаточный периартроз характеризуется болевым синдромом в области плеча, снижением качества жизни больного. Неприятные ощущения усиливаются при пальпаторном обследовании, во время ночного отдыха. Отмечается существенное снижение движений верхней конечности: рука плохо поднимается, отводится назад, в ней практически невозможно что-то переносить.
Больные предъявляют жалобы на повышение показателей температуры, особенно в острой фазе патологии. Специалисты выделяют специфическую симптоматику, которая зависит от варианта артроза. Недуг подразделяется по этапам развития:
- Первичного – форма относится к простейшим, склонна к самопроизвольному исчезновению, при условии снижения нагрузок на сочленение. Болезнь легко купируется лекарственной терапией, характеризуется слабым дискомфортом в момент поднятия руки или отведения ее назад.
- Острого – проблема является вторичным проявлением плечелопаточного периартроза, может возникать после травматизаций. Клинические проявления выражаются нарастающей болью, с иррадиацией в верхнюю конечность, шейную, спинную область. В ночные часы или при двигательной активности дискомфорт усиливается. Отмечается увеличение показателей температуры до субфебрильных отметок.
- Хронического – патология образуется после прошедшей острой формы, встречается у половины заболевших. Отличается длительным, в течение нескольких лет, течением, с переходами от ремиссии к обострению. К характерной симптоматике относят болевой синдром средней силы, усиливающийся при резких движениях руками.
- Анкилозирующего – патологический процесс формируется из рецидивирующего варианта заболевания, относится к его сложным формам. Недуг сопровождается постоянно присутствующими тупыми болезненными ощущениями, атрофическими изменениями в мышечных и связочных тканях, значительным или абсолютным обездвиживанием суставного аппарата. Последние стадии указанной патологии не вызывают болевого синдрома. Особенность связана с выраженным уплотнением капсулы сочленения, сращением небольших костей.
Причины недуга
Плечелопаточный периартроз встречается у обоих полов, регистрируется у пациентов после 40 лет. Наиболее часто болезнь появляется у населения, чья работа связана с продолжительными и регулярно повторяющимися движениями верхней конечности, необходимостью удержания ее в статистическом положении. В редких случаях заболевание является самостоятельным недугом, в большинстве вариантов оно выступает как последствие иных болезней.
Ключевым источником плечелопаточного периартроза считают нарушение циркуляции крови с последующим недостаточным поступлением полезных веществ. Состояние формируется при наличии следующих факторов:
- Патологиях, затрагивающих верхние участки позвоночного столба, – протрузиях, грыжах хрящевых дисков, шейном остеохондрозе;
- Воспалениях в капсуле сочленения – бурситах, тендинитах, фасциитах, адгезивном капсулите;
- После травм, связанных с переломом, вывихом, ушибом, ударами, резкими движениями, чрезмерными нагрузками на суставной аппарат;
- Болезнях отдельных органов – нестабильной функциональностью эндокринного отдела, гормонального равновесия, при инфаркте, стенокардиях, поражении желчного пузыря, печени;
- После проведенных операций в области плечевого пояса – коррекция артериальных или венозных путей, удаление молочной железы, соединение обломков костных тканей металлическими конструкциями.
К предположительным факторам развития патологического процесса относят постоянное переохлаждение организма, нестабильную работу иммунной системы, ревматизм, неверно подобранный рацион, алкогольную, никотиновую зависимость, стрессы.
Диагностика
Посещение участковой поликлиники начинается с визита к специалисту, сбора подробного анамнеза, пальпаторного обследования проблемного участка, визуального осмотра. Врач подробно описывает в истории болезни имеющиеся асимметричные отклонения в сочленениях, нестандартные выступы костных тканей, атрофические поражения мышц, усиление болевого синдрома при касании воспаленных областей. Параллельно проводится оценка уровня движений поврежденной верхней конечностью, больного просят разогнуть, согнуть, поднять, отвести назад руки.
После выставления предположительного диагноза пациент проходит отдельные виды исследований:
- клинический анализ крови – подтверждает наличие воспалительного процесса, определяет большое количество С-реактивного белка;
- рентгенологические снимки – рентгенография позволяет выявить все изменения в костных тканях, определить сужения межсуставных щелей, тип повреждения;
- КТ – помогает выявлять заболевания в костях, оценить состояние рядом расположенных мягких тканей.
При неполной информации о состоянии проблемного участка может дополнительно рекомендоваться проведение МРТ, УЗИ, артроскопии.
Варианты терапии
Наиболее подходящая схема лечения подбирается врачом по данным диагностического обследования: имеющейся форме, сложности воспалительной реакции, наличии вторичных заболеваний, реакции организма на отдельные медикаментозные средства. Большую роль играет возраст пациента, при отсутствии положительной динамики в терапии больному рекомендуется хирургическое вмешательство.
Лекарства
В алгоритм медикаментозного лечения включены следующие подгруппы препаратов:
- обезболивающие – позволяют временно подавить дискомфорт в конечности: Темпалгин, Анальгин, Баралгин, Бенальгин;
- НПВС – избавляют от отечности тканей, воспаления, болезненных ощущений: Миг 400, Найз, Бурана, Фаспик, Диклофенак;
- спазмолитические – решают проблему спазмов и напряженности мышц, улучшают циркуляцию крови, терапия проводится Аэрофиллином, Но-Шпой;
- средства, стабилизирующие метаболизм, – распространенные препараты представлены Плазмолом, Фибсом.
Лекарства могут назначаться в инъекционном или таблетированном виде. В качестве местных медикаментов широко используются компрессы на основе Димексида, Бишофита. При отсутствии желаемого эффекта прописываются глюкокортикостероиды, лечение в форме инъекции в пораженное сочленение проводится Дипроспаном, Гидрокортизоном, Флорестоном, Кеналогом.
Немедикаментозное лечение
Включает в себя физиотерапевтические манипуляции, сеансы массажа. В ходе терапевтических мероприятий используются методы лечения ультразвуком, УВЧ, электрофорезом, парафиновыми аппликациями, иглоукалыванием, грязелечением.
Улучшение процессов кровообращения, подавление неприятных ощущений при плечелопаточном периартрозе достигается массажем. Манипуляции назначаются после окончания острой фазы.
Операции
Отсутствие изменений при лекарственной терапии приводит к необходимости хирургической коррекции. Показаниями для ее назначения считают:
- непроходящий болевой синдром, даже после гормонотерапии;
- полное или значительное обездвиживание верхней конечности – при деформационных изменениях тканей, расположенных возле суставного аппарата;
- наличие абсцесса – нагноения.
Вмешательство проходит малоинвазивным, эндоскопическим способом, через минимальные разрезы. Низкая вероятность повреждений, незначительные раневые поверхности позволяют сократить восстановительный период. Операция проходит под местной анестезией. После коррекции пациент проходит курс реабилитации с лечебной гимнастикой, физиотерапевтическими процедурами – на протяжении 3 месяцев. За указанный период объем движений плечом полностью восстанавливается.
Профилактика
Для предотвращения образования плечелопаточного периартроза специалисты советуют придерживаться следующих рекомендаций:
- Вовремя проходить обследование, определять и лечить патологии сердечно-сосудистого, эндокринного отдела. При различных заболеваниях позвоночного столба не уклоняться от ежедневных занятий по ЛФК, физиопроцедур, лекарственной терапии.
- Пациенты должны исключить все чрезмерные нагрузки на плечевой пояс, равномерно распределять тяжести при их перемещении, не допускать переохлаждений. Во избежание болезни необходимо спать на ортопедических матрасах, подушках или изделиях с повышенной жесткостью.
Плечелопаточный периартроз легко купируется на начальных этапах развития недуга. Появление тревожной симптоматики требует прохождения диагностического обследования и выполнения всех назначений лечащего врача. Продолжительное игнорирование признаков патологии может привести к обездвиживанию плеча и последующей операции.