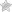Содержание
Содержание статьи
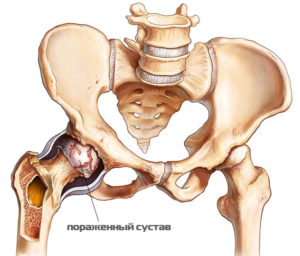
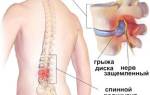
Коксартроз – обособленный вид артрозов. Важная часть опорно-двигательного аппарата отвечает за общую двигательную функцию человека. Пренебрежение первичными признаками может привести к инвалидности. Это опасное суставное заболевание тазобедренной части скелета, способно полностью обездвижить человека. Патология, которая свойственна пожилым людям, в последние годы стремительно молодеет. Своевременное профилактическое обследование сведёт к нулю возможные осложнения и подарит шанс на полное выздоровление.
Что такое коксартроз?
Коксартроз (от лат. Coxarthrosis: соха – бедро, arthrosis – артрозы). Заболевание суставов тазобедренной части опорно-двигательного аппарата. Имеет стремительное течение, проявляющееся сильным нарушением двигательной функции. Занимает одну из лидирующих позиций среди дегенеративно-дистрофических заболеваний костей, суставов, сухожилий и скелетных мышц.
Причины возникновения
В медицине различают первичный коксартроз, который возникает при невыясненных обстоятельствах. И вторичный коксартроз, который появляется на фоне врожденных патологий и приобретенных заболеваний:
- Дисплазия (вывих тазобедренного сустава, чаще всего диагностируется у новорожденных девочек);
- некроз тазобедренных костей;
- болезнь Пертеса, которая характеризуется нарушением кровообращения и обмена веществ в головке кости. Нередко приводит к некрозу сустава;
- онкологические заболевания вызывают осложнения в виде коксартроза;
- перенесенные ушибы, переломы, скрытые травмы, воспалительные процессы (свойственны людям пожилого возраста, профессиональным спортсменам, профессиям, которые обуславливают повышенные физические нагрузки);
- ревматоидные артриты также деформируют ткани сустава.
Стадии и симптомы
Коксартроз прогрессирующее заболевание, которое характеризуется тремя стадиями течения. Для каждого этапа свойственны свои симптомы и признаки.
I стадия
Первичные признаки коксартроза 1 стадии проявляются незначительным болевым синдромом. Чаще всего, возникает после больших физических действий – бега, длительной ходьбы, долгого стояния на ногах, спортивных силовых упражнений. Боль сосредотачивается в районе тазобедренного сустава. Может волнообразно переходить с колена в мышцу бедра. Это затрудняет постановку диагноза, поскольку явные признаки суставной боли могут отсутствовать. Неприятные ощущения связывают с банальным растяжением мышц. Непродолжительный отдых полностью снимает дискомфорт. Двигательные функции на первой стадии не нарушаются. Походка остаётся прежней, работоспособность мышц нормальная.
На рентгене можно увидеть некоторое разрастание костной ткани в области вертлюжной впадины, при этом, бедренная кость и сустав остаются без изменений. К сожалению, пациенты крайне редко обращаются к ортопеду или ревматологу на этой стадии. Как результат, коксартроз остаётся без лечения и продолжает прогрессировать.
II стадия
Болевые ощущения продолжают усиливаться и носят регулярный характер. Любое движение может спровоцировать появление боли в бедре, колене, мышцах. Приступы отдают резкими толчками в паховую область. Не осторожный поворот во сне также может стать причиной дискомфорта. Обычная повседневная деятельность становится мучительной. Долгое пребывание на ногах или в активном движении могут закончиться ярко выраженной хромотой. Ограничение двигательной функции проявляется в невозможности поднятия ноги. Сгибание, разгибание, отведение в сторону конечности становится невыполнимыми или крайне затруднительными. Мышцы теряют эластичность, появляется ощущение скованности или судорожности.
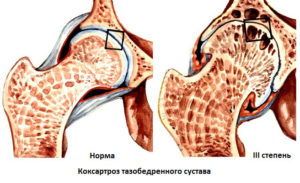
По сравнению с первой стадией, рентгенологическое исследование даёт более четкую картину. Разрастания костной ткани выходят за границы головки кости. Сустав приобретает неровные очертания, увеличивается в объеме и носит явные признаки деформации. В тех частях тазобедренного сустава, которые испытывают наибольшие нагрузки, появляются кисты.
Изменения наблюдаются и в шейке кости. Она утолщается и расширяется. Щель шаровидного сустава становится очень узкой. Головка кости смещается в сторону и вверх. Человеку уже не удаётся успокоить боль при помощи отдыха. Требуется принятие медикаментозных препаратов, которые не всегда дают положительный результат.
III стадия
Характеризуется постоянным ощущением сильной боли. Она уже не связана с движением и проявляется как в дневное, так и в ночное время суток. Ходьба сильно затруднена. Больной уже не может перемещаться без дополнительной опоры. Тазобедренный сустав из-за коксартроза 3 стадии уже полностью потерял двигательную функцию. Вследствие патологии происходит полная или частичная атрофированность мышц голеностопа, бедер и ягодиц.
Мышечная недостаточность приводит к отклонению торса в здоровую сторону и одновременному укорачиванию конечности с больным суставом. Опорно-двигательный аппарат теряет центр тяжести. В результате, повышенную нагрузку испытывает как здоровые суставы, так и пораженные коксартрозом.
Рентгенологические исследования показывают практически полное исчезновение суставной щели, множественные костные разрастания и значительное увеличение костной головки. На снимке даже сам пациент может увидеть аномальные изменения. Патологические нарушения сводят к нулю возможность нормального функционирования сустава.
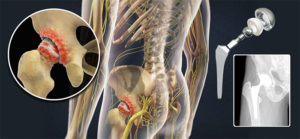
Полное отсутствие хрящевой ткани делают невозможным лечение без хирургического вмешательства. Восстановление двигательной функции происходит путем протезирования (полной замены сустава). Деформация тазобедренных костей настолько велика, что другого варианта, в настоящей медицине, просто не существует.
Лечение коксартроза
Лечение патологии, как и всех суставных заболеваний, проходит несколькими методиками. На первичной стадии коксартроза можно успешно пройти медикаментозную терапию, направленную на снятие болевого синдрома, остановки разрушения суставной ткани, улучшение кровообращения, восстановление нормального обмена веществ.
Физиотерапия, которая включает в себя, проведение аппаратного лечения, мануальной терапии, массажей, лечебной зарядки, грязелечения также будет действенна только на 1-2 стадиях коксартроза. Для поддержания стабильного состояния больного можно использовать средства нетрадиционной и народной медицины.
Медикаментозное лечение
Для блокирования патологических процессов используется широкая группа препаратов:
Противовоспалительные средства.
Для снятия суставного воспаления применяется ацетилсалициловая кислота. Снимает риск образования тромбов, разжижает кровь и способствует кровообращению. Для более ощутимого эффекта показана в совокупности с более сильными препаратами. Например, «Курантил», «Наклофен», «Индометацин», «Олфен». Схема приёма назначается только лечащим врачом, поскольку медикаменты имеют множество побочных эффектов.
Перечисленные препараты применяются кратковременно, для облегчения болевых ощущений. Последующий курс направлен на стабилизацию результата и, как правило, состоит из более лёгких средств, с минимальным количеством побочных действий. Для длительного приёма подходят «Мелоксикам», «Нимесил», «Набуметон».
Спазмолитики
Лечение коксартроза медикаментозным способом обязательно включает приём спазмолитических препаратов. Это обусловлено постоянным спазмом мышц, который замедляет кровообращение. «Но-шпа», «Мидокалм», «Риаболом», «Аскорутин», «Упсавит», «Кавинтон» и другие средства положительно действуют на стенки сосудов, уменьшают проницаемость и способствуют кровообращению.
Физиотерапия при коксартрозе
Неотъемлемой частью комплексного лечения коксартроза являются физиотерапевтические процедуры. Медикаментозные препараты лучше проникают в кости и усваиваются организмом при дополнительной стимуляции.
Наиболее эффективными методами считаются:
- Электрофорез с анестезирующими средствами (новокаин, ледокоин);
- Лучевая терапия (при начальной стадии некроза);
- Ультразвуковое воздействие;
- Магнитотерапия;
- Массажи для укрепления мышечных тканей, предотвращения атрофирования, снятия тонуса и улучшения притока крови;
- Гидротерапия. Массаж с помощью водных процедур особенно эффективен при коксартрозе II стадии. Он не вызывает лишних болевых ощущений и глубоко стимулирует труднодоступные зоны.
Грязелечение – хорошая дополнительная методика лечения патологии. Торфяные, иловые грязи способствуют восстановлению тканей, снимают воспаление и боль. Кости и суставы насыщаются полезными минералами и солями. Благодаря этому останавливается прогресс коксартроза. Проведение не менее 2 курсов грязелечения в год, способно очень долго поддерживать больного в стабильном состоянии.Мануальная терапия.
Доказанный и эффективный способ для лечения суставных заболеваний, обязателен для пациентов с диагнозом коксартроз. Осуществление физического воздействия на пораженные суставы – вытягивание, поглаживание, резкие подергивания и другие манипуляции опытным терапевтом, способны за короткий период восстановить двигательную активность.
Но прежде, чем применять «проверенные» дедовские методы, следует проконсультироваться с лечащим врачом. Важно помнить, то что подходит одному больному, может категорически не подойти другому. Каждое лечение индивидуально.
Операция
Вынужденная мера для сохранения жизни и подвижности пациента – хирургическое вмешательство на 3 стадии коксартроза. Только таким образом можно избежать возможной инвалидности и снять постоянную боль.
В зависимости от патологических нарушений больному проводится:
- Артродез – исправление только опорной функции. Суставные кости прочно фиксируются металлическими скобами, для полного обездвиживания опорно-анатомической конструкции.
- Эндопротезирование – проверенный способ решения проблемы. Лечение коксартроза даёт 100% результат, благодаря полной замене разрушенного сустава.
- Остеотомия – проводится, если протезирование по каким-либо причинам противопоказано. Пораженные кости тазобедренной части искусственно ломаются и сращиваются в нужном положении. Мера временная, до создания благоприятных условий для замены сустава.
Избежать радикальных мер, возможно, при помощи своевременной диагностики. Очень часто недостаток информации приводит пациентов на хирургический стол. Связано это с тем, что коксартроз всегда считался болезнью пожилых людей. Но современные статистические данные говорят о существенном омоложении патологии. Поэтому, каждому человеку, достигшему 35-летнего возраста, следует пройти полную диагностику. Это даст возможность своевременного выявления заболевания и проведения успешной терапии.
Диагностирование коксартроза
От правильной диагностики полностью зависит исход коксартроза. Квалификация и опыт ревматолога играет в этом главную роль. Вовремя назначенные диагностические мероприятия и процедуры полностью отражаются на схеме лечения и предупреждения прогресса.
- Рентгенография. Профессиональный врач уже на первой стадии определит нарушения костной ткани, размер суставной щели и патологические изменения головки бедра. Назначение лечения без рентгеновских снимков – распространённая врачебная ошибка.
- Ультразвуковое исследование. Благодаря этому способу определяется степень коксартроза. Эффективность УЗИ слабая или нулевая на 1 стадии.
- Компьютерная томография. Дает возможность получить более чёткую картину изменений в тазобедренных суставах. Трехмерное изображение позволяет со всех сторон увидеть сустав и определить начало патологии.
- Магнитно-резонансная томография. Изучение коксартроза производится послойно. Даже самые незначительные изменения доступны для диагностики.
- Лабораторные исследования. Определяют наличие воспаления. Анализ крови на эритроциты и лейкоциты показывает наличие или отсутствие инфекционного заболевания. Большое значение имеет для определения побочных заболеваний.
В некоторых случаях проводится пункция синовиальной жидкости. Чаще всего назначается для исключения некроза сустава.
Профилактика
Профилактических мер для предупреждения коксартроза не существует. Врачи-ортопеды дают только общие рекомендации: контроль веса, регулярные занятия спортом, обеспечение оптимальной нагрузки на суставы и регулярные осмотры. Поэтому, не стоит игнорировать первые симптомы и при любом дискомфорте в тазобедренной части, мышцах бедра и паховой области обращаться за медицинской помощью.