Содержание
Содержание статьи
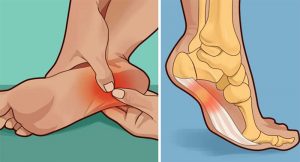
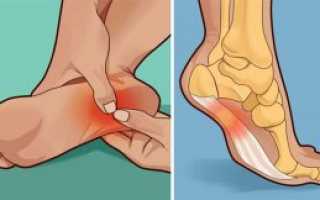
Подошвенный фасциит – болезнь людей пожилого возраста, профессиональных спортсменов и танцовщиков. Основные предпосылки для его развития, клинические особенности, методы борьбы с проблемой, профилактические мероприятия по предупреждению возникновения болезни. Мучительные боли в области пяток, возникающие при ходьбе, являются основным признаком развившейся болезни. Фасциит относится к распространенным патологиям, которые требуют визита к врачу, полноценной диагностики и назначения терапии.
Что это такое?
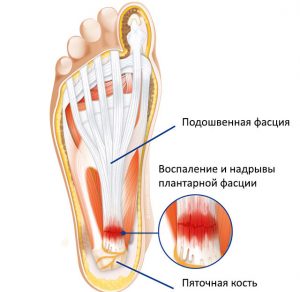
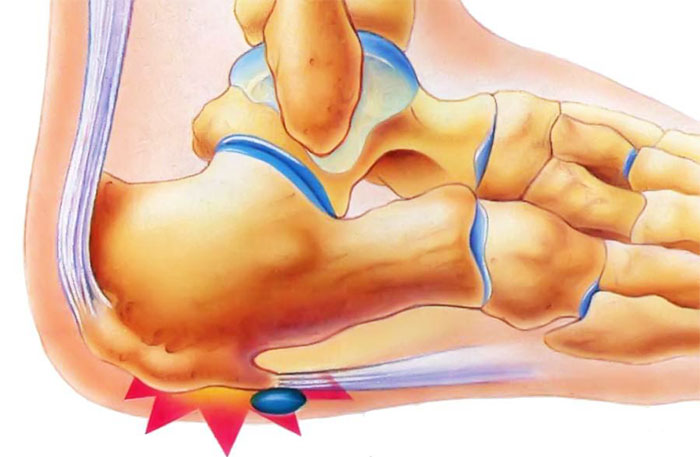
Заболевание возникает в ответ на постоянное перенапряжение связок, расположенных на внутренней поверхности ямки стопы. Она является соединителем между пяточной и плюсневыми косточками, за счет связки создается необходимый изгиб свода стопы – для устойчивого положения в момент передвижения.
Фасциит характеризуется воспалением, которое образуется изначально около пяточной кости. Со временем наблюдается деформация областей повреждения, повышение плотности тканей, образование выступа – за счет отложившихся солей. Патология в быту получила название «пяточная шпора». Проблемы в районе фасции приводят к нарушению походки, появлению перемежающегося или постоянного прихрамывания. На первоначальных этапах болевой синдром присутствует только при движении, впоследствии – даже в состоянии покоя.
Причины
Продолжительная и чрезмерная нагрузка на связочный отдел приводит к формированию подошвенного фасциита. К группе повышенного риска относятся пожилые пациенты, профессиональные спортсмены, артисты балета. К предрасполагающим факторам, провоцирующим поэтапное развитие патологического процесса, относят:
- излишки массы тела – превышение нормативов на 30 и более процентов от общепринятых стандартов;
- остеохондроз в поясничной области позвоночного столба;
- дегенеративно-воспалительные процессы в суставном аппарате;
- врожденное или благоприобретенное плоскостопие, иные проблемы со стопами ног;
- проблемы со свободной циркуляцией крови при атеросклеротической болезни нижних конечностей.
Вторичные источники болезни представлены постоянным ношением узкой, жесткой обуви, инфекционными процессами в связках и суставах, использованием туфель на высоком каблуке и пр.
Симптоматика
Клинические признаки подошвенного фасциита достаточно выражены, диагноз не вызывает затруднений у специалистов. Главным симптомом является болевой синдром:
- усиливающийся при необходимости продолжительного хождения;
- возникающий при подъеме, в вечернее время отдельные пациенты могут передвигаться только на костылях, при помощи трости;
- возникающий в заднем отделе стопы, иррадиирующий в мышечные ткани голени, пальцы;
- характеризующийся внезапными вспышками, больные ассоциируют приступ с порезом.
Остальные клинические признаки болезни связаны с последующими этапами развития:
- образование деформационных изменений стопы с формированием контрактуры – аномалия связана с укорочением фасции, снижением уровня подвижности;
- судорожный синдром в икроножных мышечных тканях, стопах – возникает в ночные часы, а по утрам при попытке встать с постели после сна.
В зоне поражения наблюдается припухлость, покраснение кожного покрова, повышение местных показателей температуры.
Лечение
При обращении в участковую поликлинику больной направляется на прием травматолога, ортопеда, хирурга. Специалист проведет визуальный осмотр, пальпаторное обследование пораженной стопы, отправит на рентгенологические снимки. На них будут видны нестандартные костные наросты в районе пятки.
Подошвенный фасциит может лечиться консервативными или хирургическими методиками, в зависимости от запущенности патологии. Стандартная терапия подразумевает комплексный подход к проблеме, с назначением физиотерапевтических процедур, лекарственных препаратов, специального комплекса ЛФК.
Для получения максимального эффекта борьба начинается с устранения первопричины возникновения болезни. Если ее основой стала излишняя масса тела, то пациента переводят на диетический стол, с постоянным контролем веса. В случае профессионального первоисточника, спорта или балета, некоторым больным рекомендуется сменить профессию, особенно при рецидиве недуга.
В основные цели лечения включают снижение уровня нагрузок на проблемный участок, подавление воспалительного процесса. Своевременно и правильно назначенная терапия дает шансы на полное излечение, но только на первоначальных и средних этапах развития. Запущенные формы характеризуются вторичными осложнениями, с формированием остеофитов, стабильным болевым синдромом. В сложных случаях может наблюдаться перелом шпоры – аномалия относится к причинам потери трудоспособности, последующей инвалидности.
Упражнения ЛФК и ортопедические изделия
Специальные тренировки предназначены для растяжения соединительных тканей в нижнем отделе стопы, увеличение эластичности подошвенных связок. Постоянные занятия позволят разработать фасцию, уменьшает вероятность небольших травматизаций, повысят прочность тканей, предотвратят формирование рецидива болезни. Правильно рассчитанные нагрузки снижают выраженность болезненных ощущений.
Инструкторы ЛФК рекомендуют начинать каждое утро с тренировок. После стандартной разминки на разогрев больной должен выполнить комплекс упражнений, назначенных лечащим врачом. Увеличение времени занятий, внесение изменений без ведома ортопеда строго запрещены. Если при тренировках появляется выраженная боль, то следует снизить число повторений, нагрузку, обязательно сообщить о проблеме лечащему врачу.
После окончания комплекса на пораженную область накладывают эластичный бинт или специальный пластырь – тейп. Перевязочный материал необходим для строгой фиксации стопы.
В ночное время больному рекомендовано ношение ортеза – специализированное приспособление позволяет удерживать стопу под прямым углом. В дневные часы необходимо использовать ортопедическую обувь или стельки с вырезом в области пяток. Постоянное ношение позволяет ускорить процесс выздоровления. Ортопедические изделия подбираются лечащим врачом – самостоятельная покупка не даст ожидаемого результата.
Лекарственная и физиотерапия
Медикаментозные средства применяются на начальных и средних стадиях заболевания, в периоде предоперационной подготовки, выписывать препараты должен ваш врач.
- НВПС – препараты помогают купировать воспалительный процесс, обладают обезболивающим спектром действия. При их помощи происходит остановка дальнейшего прогрессирования недуга. Лечение проводится Диклофенаком, Наклофеном, Ортофеном, Индометацином, Кетопрофеном.
- Обезболивающие медикаменты – позволяют подавить болевой синдром. Терапия проводится Метамизолом, Лоракамом, Лорноксикамом, Ксефокамом, Диклораном. При незначительной боли достаточно приема Аспирина, Парацетамола.
- Местные лекарственные средства – назначаются в кремах, мазях, наносятся непосредственно на участок поражения. В составе препаратов присутствует компонент, отвечающий за снижение воспалительных процессов. К часто назначаемым медикаментам относят Фастум-гель, Флуцинар, Форт гель, Кетум гель, Кетопрофен, Гидрокотизоновую, Преднизолоновую мазь.
- Инъекционное введение – внедрение препаратов в точки поражений дают хорошие и быстрые результаты. Лечение подошвенного фасциита проходит инъекциями Мукосата, Хондрогарда. Средства предназначены для регулирования обменных процессов в хрящевых тканях.
Физиотерапевтические процедуры сокращают сроки лечения, улучшают эффективность используемых медикаментозных веществ. Терапия проходит при помощи:
- магнитотерапии – магнитное поле воздействует на пяточную область, позволяя уменьшить показатели отечности тканей и воспалительных реакций;
- ударно-волновой терапии – специальная аппаратура с высокочастотными волнами воздействует на мягкие ткани, улучшает местную циркуляцию кровотока, подавляет болезненные ощущения, воспаление;
- фонофореза – методика позволяет улучшить проникновение лекарственных препаратов в пораженные зоны, ускорить ее влияние на ткани.
Вне зависимости от уровня поражения всем пациентам рекомендована витаминотерапия. Поливитаминные комплексы позволят стабилизировать работу иммунной системы, улучшат функциональность внутренних систем и органов.
Профилактика
Для предупреждения развития патологического процесса требуется соблюдение определенных рекомендаций. Вероятность формирования подошвенного фасциита снизится в несколько раз при ношении удобной обуви, не пережимающей стопу, качественного материала изготовления, с удобной колодкой. Если существуют иные заболевания ног, то следует носить ортопедическую обувь или вкладыши в нее, подобранные лечащим врачом.
Офисным работникам необходимо делать каждый час перерывы по пять минут с легкой разминкой. Достаточная активность – основное условие предотвращения болезни. Ежедневная зарядка, пешие прогулки помогут улучшить кровообращение в ногах. Отслеживание массы тела, избегание излишков веса и ожирения, соблюдение требований к рациону питания избавит от постоянной переизбыточной нагрузки на нижние конечности.
Подошвенный фасциит – серьезная проблема современности, провоцирующаяся модельной обувью, неверно подобранным меню, ожирением, определенными видами профессий, спортом. При возникновении первичных симптомов следует посетить врача и убедиться в отсутствии развивающейся болезни. Своевременно захваченная патология легко излечивается, не переходит в запущенные формы, не требует хирургических манипуляций по удалению наростов.