Содержание статьи
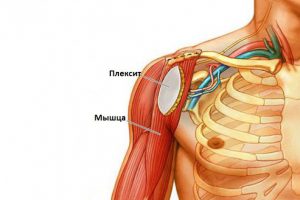
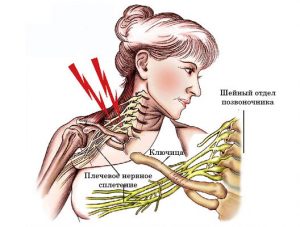
Патологический процесс формируется в конечности, на которую приходится большая нагрузка. Плексит плечевого сустава чаще поражает мужской пол от 20 до 60 лет, при отсутствии лечения болезнь провоцирует проблемы с трудовой деятельностью, вызывает сложности с самообслуживанием, осложнением считается развитие паралича руки. Поражение нервов воспалительными процессами может привести к частичной или абсолютной потере трудоспособности.
Что это такое?
Воспалительное поражение нервного сплетения в руке различает несколько вариантов проблемы:
- полное повреждение или паралич Керера;
- с захватом только верхнего участка – проксимальный верхний паралич;
- вовлечение исключительно последнего отдела – нижний плексит.
Специалисты подразделяют плексит плечевого сустава по происхождению:
- инфекционного;
- токсичного;
- компрессионно-ишемического;
- дисметаболического;
- аутоиммунного типа.
Указанная форма плексита встречается чаще остальных разновидностей: шейного, крестцово-поясничного варианта.
Заболевание широко распространено, на фоне множества источников формирования болезнь привлекает внимание ортопедов, акушеров, гинекологов, ревматологов, токсикологов.
Причины
Первоисточником развития считают разнообразные травматизации, спровоцировавшие повреждение нервного сочленения:
- Сломанная ключица;
- Вывих плеча, включая привычную форму заболевания;
- Повреждение связочного или сухожильного аппарата плечевого сустава;
- Раны различного характера проблемной области.
Заболевание может провоцироваться постоянными небольшими травмами проблемного участка – при занятости с вибрирующей аппаратурой, необходимости использования костылей. Сложные роды могут стать первоисточником развития проксимального верхнего паралича, достаточно известной патологии в акушерско-гинекологической практике.
Следующие места по количеству пациентов занимает плексит, связанный с давлением на проблемную зону и развитием компрессионно-ишемической формы. Болезнь возникает при продолжительном нахождении в статистическом положении – у лежащих пациентов или во время ночного отдыха, при наличии выпячивания подключичной артерии, опухолевидного процесса, гематом, образовавшихся после травматизаций, при увеличенных в объеме лимфатических узлах, врожденных дополнительных ребрах, онкологии Панкоста и оказываемом ими давлении на нервное сплетение.
Инфекционные причины болезни представлены туберкулезным, бруцеллезным, герпетическим поражением, цитомегалией, сифилисом. Плексит плеча формируется после гриппа, ангины, иных вирусных патологий. Дисметаболическая форма встречается при сахарном диабете, подагре, нарушении соотношения белковых фракций и иных болезнях в обменных процессах. Существует вероятность появления недуга в результате проведения хирургических манипуляций в области плечевого сочленения.
Симптоматика
Главный клинический признак патологии – это выраженная болезненность, различного характера. Дискомфортные ощущения располагаются в ключичной, плечевой области, могут захватывать всю руку. Увеличение боли регистрируется в ночные часы, при непроизвольных движениях больной конечностью.
В процессе развития заболевания к синдрому присоединяется выраженная мышечная слабость.
Патология Дюшена-Эрба характеризуется падением уровня АД, снижением мышечной силы в проксимальной части конечности, проблемами с ее свободными движениями: при попытках удержания предметов сгибания в области локтя.
Патология Дежерин-Клюмпке характеризуется слабостью мышц в дистальных отделах руки. Больной не способен длительное время удерживать в ней предметы или выполнять простейшие действия: застегивание, расстегивание пуговиц, открытие дверей ключами и пр. Если возникло повреждение симптоматических волокон, то к симптоматике присоединяется птоз, энофтальм, расширение зрачка.
Патологический процесс может сопровождаться трофическими расстройствами, как результат нарушения функциональности периферических вегетативных нервов:
- изменение оттенка цвета верхней конечности на пастозные или мраморные тона;
- увеличение функциональности потовых желез с выделением обильного секрета;
- сухость и истонченность кожного покрова;
- повышение ломкости ногтевых пластин.
Отмечается легкая травматизация дермы при минимальном воздействии, возникшие раневые поверхности продолжительное время не заживают. Двусторонняя форма поражения присуща инфекционному, дисметаболическому, токсическому типу плексита плечевого сустава.
Диагностика
При обращении в участковую поликлинику пациент направляется на консультацию к невропатологу. Специалист проводит визуальный осмотр, пальпаторное обследование и выясняет все нюансы проблемы: время возникновения первичных симптомов, характер их проявления, ранее прошедшие заболевания, травматизации, ранения.
После выставления предварительного диагноза больной получает направление:
- на нейромиографию, электромиографию – процедуры позволяют провести оценку состояния периферической нервной системы и мышечных тканей;
- МРТ, КТ – методы помогают обнаружить места нарушений целостности волокон, источники сдавления нервов: новообразования, аневризмы;
- рентгенологические снимки – указывают на места переломов, зоны скопления экссудата;
- клинические и биохимические исследования крови – помогают оценить общее состояние организма, выявить скрытые воспалительные процессы, определить тип проникшего возбудителя.
При сомнительных данных больной может дополнительно направляться на прием травматолога, уролога, гинеколога. Специалисты назначают ультразвуковое обследование внутренних органов, рентгенографию позвоночного столба.
Лечение
Схема терапии назначается по данным диагностического исследования, степени тяжести патологического процесса, имеющихся сопутствующих болезней. За профессиональной помощью на первоначальных этапах развития заболевания практически не обращаются, специалисты сталкиваются с запущенными процессами, когда надежды на быстрое излечение нет.
К главным задачам терапевтического направления относят:
- полное купирование или снижение выраженности болевого синдрома;
- стабилизацию циркуляции кровотока в ослабленных мышечных тканях;
- остановку дальнейшего развития воспалительного процесса;
- восстановление утраченной чувствительности нервных волокон;
- возвращение подвижности пораженной верхней конечности;
- повышение тонуса мышечных тканей, решение проблемы их расслабленности.
Медикаментозная терапия предусматривает использование отдельных фармакологических подгрупп вашим врачом:
- НПВС – предназначаются для купирования воспалительных реакций, подавления болевого синдрома. Препараты имеют большое количество побочных эффектов, принимаются строго по рекомендованному алгоритму. При плексите плечевого сустава терапия проходит Диклофенаком, Пироксикамом, Мелоксикамом, Нимесулидом, Ортофеном, Мовалисом.
- Для местной обработки используются кремы, гели и мази с противовоспалительным спектром действия, помогающие снизить отечность тканей, улучшающие местную циркуляцию кровотока. Лечение болезни проводится Вольтареном-эмульгель, Фастум-гелем, Троксерутином, Лиотоном, Троксевазином, Форт гелем, Артрум гелем, Найзом.
- Гормональными средствами – назначение подгруппы глюкокортикостероидов происходит при сложном течении патологии. Препараты легко устраняют обширные воспалительные процессы, но требуют повышенной осторожности при применении. К часто назначаемым относят: Бетновейт, Гидрокортизон, Кортонитол-Дарница, Гиоксизон.
- Обезболивающие препараты – позволяют уменьшить показатели болевого синдрома, нормализовать состояние организма. Для получения эффекта применяют Анальгин, Баралгин, Спазмалгон, Спазган, Темпалгин. Анальгетики различаются по силе воздействия, при непереносимых, мучительных болях могут прописываться наркотические препараты.
- Спазмолитические средства – уменьшают спазмы мышечных тканей, купируют дискомфортные ощущения: Мидокалм, Толперизон, Сирдалуд, Миолгин.
- Поливитаминные комплексы – восстанавливают функциональность аутоиммунной системы, улучшают работу внутренних органов, ускоряют процессы восстановления за счет достаточного количества витаминов и минералов: Центрум, Витрум, МультиМакс, Алфавит, Компливит.
Физиотерапевтические процедуры назначаются только после решения проблемы воспалительного процесса. Лечащий врач подбирает наиболее подходящую методику.
К часто назначаемым относят:
- электроаналгезию – на ткани воздействуют короткими импульсами, что помогает уменьшить болевой синдром;
- УВЧ – процедуры предотвращают скопление жидкости в проблемных тканях и полостях уставного аппарата;
- ультразвуковое, инфракрасное воздействие – ускоряет процессы регенерации поврежденных элементов;
- нейроэлектростимуляцию – помогает восстанавливать поврежденные нервные волокна;
- магнитотерапию – в процессе происходит расширение сосудов, что повышает уровень подачи полезных веществ и кислорода к местам поврежденных областей.
Рецидивирующий тип заболевания требует назначения санаторно-курортного лечения в специализированных здравницах.
Профилактика
Специалисты рекомендуют придерживаться определенных правил предупреждения развития плексита плечевого сустава:
- предупреждение возможного травматизма;
- отказ от домашних родов без акушерской помощи;
- своевременное лечение инфекционно-воспалительных недугов, травм, аутоиммунных болезней;
- корректировка имеющихся нарушений метаболизма.
Для повышения устойчивости нервных тканей к внешним отрицательным влияниям пациент должен отрегулировать свой график труда и отдыха, периодически заниматься спортом, перейти на диетический рацион, не забывать о сезонной витаминотерапии.
При своевременном обращении за профессиональной помощью, полном устранении источников развития патологического процесса правильно подобранное лечение позволяет полностью восстановить поврежденные тканевые структуры нервного сплетения. Позднее диагностирование болезни не дает гарантии на абсолютное выздоровление – она часто переходит в хронические формы.
Недостаточная иннервация провоцирует необратимые изменения, с формированием мышечных форм атрофии, деформации сустава. С учетом поражения ведущей верхней конечности заболевший теряет возможность к самообслуживанию, выполнению трудовых обязанностей.